Cuidados intensivos
Seis meses después: #deterioro funcional en el 45% de hospitalizados por #covid
Los primeros seguimientos a medio plazo de pacientes hospitalizados indican merma del estado funcional en casi la mitad de ellos, en especial los que estuvieron en UCI.

Tras haber sufrido la infección por el SARS-CoV-2, la mayoría de los pacientes se recuperan con normalidad. Así, un estudio preliminar del Servicio de Medicina Interna de HM Hospitales, que coordina José Barberán, concluye que el 80% de los afectados por la covid-19 que han necesitado el Servicio de Consulta Post Covid-19 se han recuperado plenamente. Han analizado a más de 800 pacientes atendidos por los diferentes servicios de la Consulta Post Covid-19 que el grupo de hospitales HM ha habilitado en sus centros de Madrid (553 pacientes), Barcelona (291) y Galicia (50), y que cuenta con un protocolo que garantiza un seguimiento exhaustivo del paciente y de las posibles complicaciones.
El 70% de los que han necesitado este servicio han utilizado al menos tres consultas para abordar sus secuelas. José Barberán, jefe de Medicina Interna del Hospital HM Montepríncipe, de Madrid, explica que “en la consulta de Medicina Interna se valora al paciente y los resultados de las pruebas solicitadas y, si es necesario, se procede al envío a otras especialidades. Neumología, Cardiología, Neurología, Psiquiatría y Rehabilitación están siendo las principales áreas terapéuticas de derivación”.
Hay sin embargo pacientes cuya evolución es más lenta, algunos de los cuales son de larga duración, y otros en los que la enfermedad deja huellas cardiacas, cognitivas o respiratorias, y que requieren niveles variados de rehabilitación y controles periódicos.
Escala de gravedad
La gravedad de las secuelas se correlaciona, lógicamente, con la gravedad de la infección y el tiempo de hospitalización. En esta línea, un equipo de Anestesiología y Cuidados Intensivos del Hospital Universitario de Santiago acaba de publicar en Journal of Infection la situación, seis meses después de recibir el alta, de 242 pacientes hospitalizados en su centro. Su objetivo era describir su estado funcional y la presencia de disnea persistente. Los pacientes estuvieron ingresados entre el 1 de marzo y el 30 de abril.
El estado funcional se evaluó de acuerdo con la escala PCFS poscovid-19, que se divide en seis grados según las limitaciones funcionales relevantes para el paciente. El grado 0 refleja la ausencia de cualquier limitación; el grado 1, limitaciones insignificantes con síntomas persistentes, pero sin efecto en la vida cotidiana; el 2, limitaciones ocasionales en las actividades diarias; el grado 3, cuando el paciente no es capaz de realizar todas las tareas habituales; el 4 implica limitaciones graves que requieren asistencia; y el grado D significa la muerte del paciente.
Para valorar el posible deterioro se pidió a los pacientes que describieran su estado funcional de 1 a 3 meses antes de contagiarse. La edad media de los 242 pacientes ingresados en el hospital durante el período de estudio era de 65,9 años, y 144 (59,5%) eran hombres. Hipertensión (44,2%), hiperlipidemia (37,2%) y obesidad (28,9%) eran las comorbilidades más comunes. De ellos, 44 (18,2%) ingresaron en la UCI con una mediana de estancia de 13 (7,25-30,50) días; 31 (12,8%) requirieron ventilación mecánica y 8 (3,3%) traqueotomía. Fueron dados de alta 202 pacientes tras una mediana de estancia de 10 (7-17) días. A los seis meses, 183 completaron los cuestionarios (32 habían estado en la UCI).
Se halló deterioro del estado funcional en 87 pacientes (47,5%). El sexo femenino, la edad, la comorbilidad, la duración de la hospitalización, la ventilación mecánica y el ingreso en UCI se asociaron con más limitaciones (grado II-IV de la PCSF). Se registró una disminución en dos grados en el estado funcional con mayor frecuencia en pacientes en UCI (56,3% vs 6%). La disnea sólo se notificó en 19 pacientes (10,4%), en especial los que estuvieron en la UCI.
Parámetros objetivos
La fatiga, la tos y el dolor de cabeza han figurado también como secuelas más o menos persistentes en estudios de seguimiento más breve, si bien un análisis italiano publicado en JAMA con un seguimiento de 60 días informó de que el 87% de los pacientes hospitalizados todavía experimentaban al menos un síntoma, y el 44% había empeorado su calidad de vida.
Y otro que se publica este mes en International Journal of Medical Sciences recoge una serie de 324 pacientes seguidos durante cuatro meses en el Centro Médico Samii de Shenzhen en China. El distrés respiratorio seguía presente en el 8,62% de los pacientes, la ansiedad en el 11,49% y el dolor de cabeza/insomnio en el 12,07%; unos pocos tenían prolongada anosmia/ageusia. El equipo chino indica por otro lado que la repositividad puede darse a veces en personas jóvenes y en pacientes que han sufrido síntomas moderados, aunque no han observado evidencias de mayor gravedad e infectividad.
Los anestesiólogos e intensivistas del Hospital de Santiago reconocen que, diez meses después del inicio de la pandemia, los estudios de seguimiento de los enfermos recuperados son aún limitados y que, por tanto, se necesitan estudios longitudinales prospectivos que midan parámetros objetivos como la función pulmonar, la prueba de caminar 6 minutos, la calidad de vida y la detección de depresión, ansiedad y trastorno de estrés postraumático, a fin de ir comprendiendo los efectos a largo plazo de la infección por el SARS-CoV-2.
La #covid-19 podría dejar secuelas cardíacas en pacientes sin patología previa
El equipo de Cardiología del Hospital Gregorio Marañón, de Madrid, ha iniciado un proyecto que determinará si la covid-19 está implicada en el desarrollo de secuelas en el corazón.

Es un fenómeno comprobado que las infecciones víricas sienten ‘especial predilección’ por el corazón. De hecho, en el mes de marzo de 2020 fueron muchos los pacientes con SARS-CoV-2, sobre todo los de mayor gravedad, en los que se observaba, en mayor o menor medida, afectación cardíaca que, a día de hoy, no ha sido analizada a pesar de haberse demostrado el papel preponderante del proceso cardiovascular en la covid-19.
“Es esencial, pues es factor de riesgo y de pronóstico de la infección. Sin embargo, aún no se ha concretado su alcance: qué secuelas pueden quedar en el corazón de estos pacientes es un aspecto que todavía se desconoce. Por ello, buscar afectación cardíaca, y conocer su prevalencia, en pacientes que padecieron covid-19 en la primera ola de la pandemia es primordial para la evolución de los afectados”, explica Javier Bermejo Thomas, jefe de Sección y coordinador de Cardiología no Invasiva e Imagen Cardiaca, del Servicio de Cardiología del Hospital Gregorio Marañón, de Madrid, quien añade que, aunque no se ha concretado, se sospecha de que el síndrome inflamatorio sistémico puede estar relacionado con un daño miocárdico secundario, más aún teniendo en cuenta que hay casos descritos en Estados Unidos de muerte súbita y arritmias graves, sobre todo en personas jóvenes deportistas, “en los que hay que determinar si podrían estar relacionados con afectación a largo plazo de la covid-19 en el corazón”.
Controlar a los que no tenían cardiopatía previa
Con este objetivo, el equipo de Cardiología, que dirige Francisco Fernández-Avilés, va a iniciar un estudio, el mayor en España, a través del que se analizarán, con datos de 400 pacientes que se contagiaron durante la primera fase de la pandemia, las implicaciones cardiovasculares de la covid-19.
Es, además, el primero en el mundo que analiza las potenciales secuelas de la covid-19 sobre el corazón, ya que previamente ha habido análisis de estas características, pero centradas en la fase aguda de la enfermedad. “Lo novedoso es que nos alejamos en el tiempo y buscamos enfermedad cardíaca en pacientes postcovid-19, intentando determinar si la infección ha originado lesiones a estos pacientes que previamente al contagio no tenían cardiopatías”.
El proyecto, que ha recibido una beca de investigación de las ‘Ayudas a la Investigación Biomédica 2020’ que otorga la Fundación Francisco Soria Melguizo, intentará además concretar si una mayor gravedad cardíaca derivada del SARS-Cov-2 se correlaciona con más impacto cardiovascular global, señala el cardiólogo.
Los investigadores se centrarán en el estudio de distintas cohortes de pacientes que pasaron la covid-19 con diversos tipos de severidad: un grupo de críticos que estuvieron intubados e ingresados en unidades de cuidados intensivos de distintos hospitales de España; otro de pacientes ingresados con neumonía o con síntomas leves en tratamiento domiciliario y, por último, pacientes en los que el estudio de seroprevalencia, realizado en el Centro Nacional de Epidemiología, demostró que habían pasado la infección de forma asintomática.
“En cada uno de estos grupos se va a estudiar a fondo el corazón para intentar detectar cuál es la prevalencia real y concretar el alcance del daño en el miocardio o en las arterias coronarias o en la circulación pulmonar, así como si existe hipertensión pulmonar residual”, explica el también investigador del Ciber de Enfermedades Cardiovasculares (CiberCV).
Según Bermejo, una de las hipótesis de partida, que habrá que confirmar, es que puede existir una cierta correlación entre la gravedad de la infección por SARS-CoV-2 y el daño miocárdico residual; el que aparece en el corazón finalmente. “Para confirmarlo, adaptaremos el número de pacientes de cada uno de esos grupos para tener sensibilidad suficiente y detectarlo”.
En el desarrollo del proyecto, que se prolongará durante dos años, también participan los grupos de Marina Pollán en el CiberESP, Antonio Torres y Patricia Muñoz, en el CiberES, así como Isabel del Cura REDissec y Borja Ibañez y Pedro Luis Sánchez, Begoña López-Salazar y Pablo Martínez Legazpi del CiberCV y del CNIC, centro que cuenta con cohortes históricas, muy bien determinadas de pacientes con afectación cardíaca.
El trasplante cardiaco infantil AB0 incompatible reduce un 50% la mortalidad en lista de espera
El trasplante cardíaco infantil de donante con un grupo sanguíneo distinto al del receptor se consolida en España, como prueba un nuevo caso realizado en el Gregorio Marañón

La modalidad de trasplante cardíaco AB0 incompatible evita la necesidad de encontrar un donante con grupo sanguíneo compatible para el receptor. La falta de compatibilidad sanguínea en el trasplante aboca al rechazo hiperagudo y fallo orgánico. Para sortear ese requisito básico, se aprovecha que los niños nacen sin anticuerpos frente al grupo sanguíneo (isohemaglutininas) y se mantienen en niveles bajos hasta los 15 meses de vida.
Pero además de servirse de esta ventana de inmadurez inmunológica, también hay que emplear elementos sanguíneos libres de anticuerpos y una técnica de exanguinotransfusión o eliminación de las isohemaglutininas de la sangre, desde la inclusión del niño en el programa de trasplante y durante la cirugía. Además, los niños que participan en este programa de trasplantes tendrán un seguimiento tanto después de la cirugía como después de forma crónica.
Los esfuerzos añadidos a la ya de por sí compleja técnica de trasplante cardíaco pediátrico están dando sus frutos, pues la implantación de los trasplantes AB0 incompatibles en España ha conseguido “una reducción de la mortalidad en lista de espera, tiempo en lista y una mayor probabilidad de trasplante”. Así concluye un trabajo multicéntrico español, presentado en el Congreso Europeo de Cardiología Pediátrica y publicado en la revista Cardiology in the Young, la revista de la Sociedad Europea de Cardiología Pediátrica.
La primera autora del estudio, en el que participan los grupos de Trasplante Cardiaco de España, es Manuela Camino, responsable de la Unidad de Trasplante Cardiaco Infantil del Hospital Gregorio Marañón. El trabajo analiza cómo la puesta en marcha de este programa a nivel nacional en 2018 a iniciativa del Hospital Gregorio Marañón y la ONT ha permitido reducir el tiempo en lista de espera del trasplante cardiaco infantil en niños menores de un año, que son los que tienen menos posibilidades de encontrar un donante idóneo. En concreto, el tiempo de espera así como la mortalidad en lista se redujeron en más del 50%.
Tercer injerto en el Hospital Gregorio Marañón
Prueba de la consolidación de este programa de Trasplantes AB0 Incompatible es el tercer injerto de este tipo que ha recibido Irene, una niña que se une a las dos pacientes anteriores trasplantadas también bajo la coordinación del Área del Corazón Infantil del Hospital Gregorio Marañón, y a los otros cinco injertos de este tipo que se han realizado en los hospitales de La Paz (Madrid) y Vall d’Hebrón (Barcelona), de acuerdo con los últimos datos de la Organización Nacional de Trasplantes (ONT), desde que se inició el Programa Nacional de Trasplante Cardíaco Infantil ABO incompatible en 2018.
El trasplante AB0 incompatible está dirigido a niños menores de un año que necesitan un corazón, como es el caso de esta pequeña, que ingresó en el Marañón con cuatro meses por una cardiopatía dilatada.
Tras dos meses en lista de espera y tras sufrir un deterioro de su situación clínica, surgió un donante adecuado para esta paciente. Se da la circunstancia de que, por segunda vez en un caso de trasplante cardiaco infantil y debido a la crisis sanitaria causada por la covid-19, se activó un dispositivo especial coordinado por la ONT.
Este operativo permite que el equipo trasplantador no tenga que desplazarse al centro donante para extraer el órgano, que es extraído por el equipo del centro donante. En esta ocasión, los cirujanos del Marañón no tuvieron que trasladarse hasta el hospital catalán donde se produjo la donación, como es habitual, y la extracción la realizaron los cirujanos del centro donante.
Fêtes de fin d’année : attention à la toxicité des plantes décoratives
France – Très présents pour décorer nos intérieurs durant les fêtes de fin d’année, le houx, le gui ou encore le poinsettia sont des plantes toxiques en cas d’ingestion. Cette mise en garde de l’Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail (Anses) vaut aussi bien pour les hommes et pour les animaux [1].
L’ingestion de baies ou de feuilles par les enfants ou les animaux peut s’avérer toxique et provoquer des symptômes plus ou moins graves en fonction des quantités consommées, rappelle l’Agence.
Le houx responsable de 60 à 80 appels chaque année

Les petites branches et feuilles de houx (Ilex aquifolium) sont souvent utilisées pour fabriquer des couronnes ou décorer les gâteaux de Noël. Mais attention aux enfants qui attirés par les petites baies rouges qui ornent la base des feuilles les attrapent ou les ramassent et sont susceptibles de les porter à la bouche. Les chiffres sont loin d’être anecdotique : « chaque année, les Centres antipoison reçoivent entre 60 et 80 appels pour des enfants de moins de 15 ans qui ont accidentellement mis à la bouche des baies de houx ». Près de 40% des cas surviennent au moment des fêtes de fin d’année entre décembre et janvier.
En pratique, dans la grande majorité des cas, les enfants mettent à la bouche ou ingèrent une ou deux baies, ne provoquant pas de symptômes graves ou uniquement des troubles digestifs mineurs (nausées, vomissements, douleurs abdominales). C’est lorsqu’il ingère un plus grand nombre de baies que peuvent apparaitre des symptômes plus prononcés comme une salivation importante, des vomissements et diarrhées persistantes, voire une somnolence ou des convulsions.
Animaux domestiques : les feuilles et baies de houx sont également toxiques en cas d’ingestion par les animaux de compagnie (chien, chat…). Ils peuvent présenter des signes digestifs (diarrhée, vomissements…) voire neurologiques (somnolence, coma…) en cas d’ingestion d’une quantité importante de baies.
Le gui, toxique pour les Hommes et parfois mortel pour les animaux

Considéré comme sacré par les Celtes qui lui attribuaient des vertus médicales et miraculeuses, le gui (Viscum album) est lui aussi très présents dans les intérieurs et les jardins au moment des fêtes. Contrairement au houx, ce sont ses feuilles et non ses baies blanches qui sont toxiques en cas d’ingestion. « Les Centres antipoison reçoivent une quarantaine d’appels par an concernant des enfants de moins de 15 ans qui ont porté à la bouche des feuilles ou baies, entre novembre et janvier pour les trois-quarts d’entre eux » rapporte l’Anses. La plupart des enfants ne présentent pas de symptôme ou des signes digestifs sans gravité (vomissements, diarrhée…), du fait d’ingestion d’un petit nombre de baies.
Cependant, là encore, l’ingestion d’un nombre élevé de baies peut entrainer des troubles cardiaques (troubles du rythme cardiaque, baisse de la pression artérielle…) ou neurologiques (somnolence…).
Animaux domestiques : les feuilles et baies de gui sont également toxiques, voire mortelles, si elles sont consommées par nos animaux de compagnie, mais aussi pour les herbivores des pâturages comme les vaches, les moutons ou encore les chevaux.
Poinsettia : des troubles digestifs sans gravité chez l’enfant

Enfin, le Poinsettia (Euphorbia pulcherrima) ou “étoile de Noël”, dont les feuilles se parent de couleurs rouges ou plus claires à la fin de l’année, est un cadeau classique pendant les fêtes. La mise à la bouche d’une feuille peut provoquer des troubles digestifs sans gravité chez l’enfant.
Animaux domestiques : le mâchonnement de plusieurs feuilles ou de tiges peut avoir des conséquences plus importantes : troubles digestifs, salivation excessive….
Que faire en cas d’ingestion ?
- Si l’enfant a mis à la bouche des feuilles ou des baies de houx, de gui, ou d’autres plantes d’ornement : nettoyez-lui la bouche avec un linge mouillé, ne le faites pas boire et appelez un Centre antipoison.
- En cas d’intoxication de votre animal, appelez un Centre antipoison vétérinaire.
- Dans tous les cas, conservez l’étiquette ou une photographie de la plante pour en faciliter l’identification.

Actualités Medscape © 2020 WebMD, LLC
Citer cet article: Fêtes de fin d’année : attention à la toxicité des plantes décoratives – Medscape – 18 déc 2020.
Retinopatia diabética pode aumentar risco de covid-19 grave

O risco de entubação para pacientes internados por covid-19 grave foi mais de cinco vezes maior naqueles com retinopatia diabética em comparação com os pacientes sem retinopatia diabética incluídos em um pequeno estudo realizado em um único centro no Reino Unido.
É importante ressaltar que o risco de entubação foi independente dos fatores de risco convencionais para desfechos negativos para covid-19.
“Pessoas com danos vasculares pré-existentes relacionados com o diabetes, como retinopatia, podem estar predispostas a uma forma mais grave de covid-19, exigindo ventilação mecânica na unidade de terapia intensiva (UTI)”, disse o médico e primeiro pesquisador do estudo, Dr. Janaka Karalliedde, Ph.D.
Dr. Janaka e colaboradores disseram que esta é “a primeira descrição da retinopatia diabética como um potencial fator de risco de desfechos negativos na covid-19”.
“Por esse motivo, verificar a presença ou história de retinopatia ou de outras complicações vasculares do diabetes pode ajudar os profissionais de saúde a identificarem pacientes com alto risco de covid-19 grave”, acrescentou o Dr. Janaka, da Guy’s and St Thomas ‘NHS Foundation Trust, no Reino Unido.
O estudo foi publicado on-line no periódico Diabetes Research and Clinical Practice.
Retinopatia diabética pré-existente e desfechos na covid-19
A prevalência de retinopatia diabética é estimada em cerca de 55% em pessoas com diabetes tipo 1 e em 30% em pessoas com diabetes tipo 2, em média.
O Dr. Janaka faz parte de um grupo de pesquisa do King’s College London que tem focado em como a doença vascular pode predispor à covid-19 mais grave.
A “covid-19 afeta os vasos sanguíneos do corpo inteiro”, disse ele, então eles se perguntaram se a retinopatia pré-existente “predisporia a uma manifestação grave da covid-19”.
O estudo observacional incluiu 187 pacientes com diabetes (179 pacientes com diabetes tipo 2 e oito pacientes com diabetes tipo 1) internados por covid-19 na Guy’s e St Thomas ‘NHS Foundation Trust entre 12 de março a 07 de abril (o pico da primeira onda da pandemia no Reino Unido).
“Era uma população etnicamente diversa e muito doente, o que nos fornece uma observação clínica da vida real”, disse o Dr. Janaka.
Quase metade dos pacientes eram afro-caribenhos (44%), 39% eram brancos e 17% eram de outras etnias, incluindo 8% de asiáticos. A média de idade da coorte foi de 68 anos (variação de 22 a 97 anos), e 60% eram homens.
A retinopatia diabética foi observada em 67 (36%) pacientes, dos quais 80% tinham retinopatia de fundo e 20% tinham retinopatia mais avançada.
Em seguida, os pesquisadores analisaram se a presença de retinopatia estava associada a uma manifestação mais grave de covid-19, definida pela necessidade de entubação traqueal.
Dos 187 pacientes, 26% foram entubados e 45% desses pacientes tinham retinopatia diabética.
A análise mostrou que aqueles com retinopatia diabética apresentaram risco cinco vezes maior de entubação (razão de chances ou odds ratio, OR, de 5,81; intervalo de confiança, IC, de 95% de 1,37 a 24,66).
De toda a coorte, 32% dos pacientes morreram, embora nenhuma associação tenha sido observada entre retinopatia e mortalidade.
“Um número maior de pacientes com diabetes e covid-19 acabou sendo internado na unidade de terapia intensiva. Na análise multivariada, descobrimos que a retinopatia estava associada de forma independente com internação na UTI”, enfatizou o Dr. Janaka.
No entanto, eles destacaram que, “devido ao desenho transversal de nosso estudo, não podemos provar a causalidade entre retinopatia e entubação”.
“Mais estudos são necessários para entender os mecanismos que explicam as associações entre retinopatia e outros indicadores de microangiopatia na covid-19 grave.”
Diabetes Res Clin Pract. Publicado on-line em 02 de novembro de 2020. Texto completo
Medscape Notícias Médicas © 2020 WebMD, LLC
Citar este artigo: Retinopatia diabética pode aumentar risco de covid-19 grave – Medscape – 16 de dezembro de 2020.
SARS-CoV-2 May Damage Kids’ Blood Vessels

SARS-CoV-2 sometimes damages children’s blood vessels, with consequences that might surface decades after the infection subsides, a study of biomarkers suggests.
A high proportion of the children in the study met the clinical criteria for thrombotic microangiopathy (TMA), said David Teachey, MD, an oncologist and hematologist at Children’s Hospital of Philadelphia in Pennsylvania.
Even children with a mild or asymptomatic case of COVID-19 might have TMA, with potential risk to their long-term health, he told Medscape Medical News. “We can’t just assume that all children with SARS-CoV-2 infection do just fine.”
But he stressed that the finding is preliminary, its implications are uncertain, and treatments that are already available might reduce the risk.
Teachey and colleagues published the findings in Blood Advances.
In adults with COVID-19, endothelial cell damage to small blood vessels can result in TMA, leading to hemolytic anemia, thrombocytopenia, and sometimes organ damage.
In children with cancer, TMA has been associated with an increased risk of severe illness late in life, such as high blood pressure, early kidney damage, or cardiovascular disease, Teachey said. “It can be a harbinger of things more serious when you get to be a lot older, which is one of the reasons that we need to study it.”
TMA may come about when complement dysregulation causes unregulated formation of the C5b9 membrane attack complex. And soluble C5b9 (sC5b9) may also serve as a biomarker of the condition.
Most children with COVID-19 have no symptoms or only mild ones. Some, most often teenagers with other underlying health problems, develop severe respiratory symptoms requiring hospitalization.
A few develop multisystem inflammatory syndrome in children (MIS-C), a hyperinflammatory syndrome characterized by fever, inflammation, and organ dysfunction in the setting of recent SARS-CoV-2 infection. As its name implies, the condition is extremely rare in adults.
Severe MIS-C involves shock and cardiovascular collapse, with as many as 80% of those afflicted needing care in a pediatric intensive care unit. It appears to be a postinfectious immune-mediated condition distinct from other manifestations of SARS-CoV-2. It can occur weeks or months after a SARS-CoV-2 infection, and is thus seen as separate from COVID-19.
To see whether the virus causes TMA in children, Teachey and colleagues studied 50 hospitalized pediatric patients with acute SARS-CoV-2 infection and compared laboratory findings with those of 26 children without the infection.
They found that sC5b9 levels were higher in those infected than those who weren’t. Those with infection also had higher sC5b9 levels than normal (257 ng/mL or less). Minimal COVID-19 was defined as “an incidental finding of COVID-19 during routine testing before admission or a procedure, or those with mild COVID-19 symptoms that did not require noninvasive mechanical ventilation.”
Table. sC5b9 Levels in Children With COVID-19
| Study Group | Median sC5b9, ng/mL | Interquartile Range |
|---|---|---|
| Minimal COVID-19 (n = 21) | 392 | 244-622 |
| Severe COVID-19 (n = 11) | 646 | 203-728 |
| MIS-C (n =18) | 630 | 359-932 |
| Controls (n = 26) | 57 | 9-163 |
MIS-C = multisystem inflammatory syndrome in children. sC5b9 = soluble C5b9
sC5b9 levels were significantly different between children with and without infection (P < .001), but not among those with different severities of infection.
Elevations in sC5b9 were significantly correlated with maximum creatinine and blood urea nitrogen levels, and were higher in patients with acute kidney injury. And there was evidence of acute kidney injury in 10% of patients with minimal COVID-19, 36% with severe COVID-19, and 28% with MIS-C.
Researchers were able to obtain peripheral blood smears for 34 patients. They found schistocytes, another indication of TMA, in 45% of patients with minimal COVID-19, 87% with severe COVID-19, and 87% with MIS-C.
Of 19 patients with an available blood smear, complete blood count, and lactate dehydrogenase level, 17 (89%) met clinical criteria for TMA. sC5b9 levels were elevated both in patients who did and did not meet criteria for TMA.
More studies are needed before clinicians can make use of biomarkers for TMA in children with SARS-CoV-2 infections, Teachey said.
Stuart Berger, MD, head of cardiology at Lurie Children’s Hospital and Northwestern University in Chicago, Illinois, agreed that the finding points to an important area of research. “It may not help us today or tomorrow, but it raises some interesting concepts about the pathophysiology,” he said.
For example, if sC5b9 proves to be a reliable predictive biomarker for MIS-C, it could help determine which children who test positive for SARS-CoV-2 should be closely followed.
If further studies confirm the importance of complement proteins in TMA, then existing drugs that target these proteins might prove useful, Teachey said. One such drug, eculizumab, is a key treatment for hematopoietic stem cell transplant–associated TMA. However, these treatments would likely be reserved for the most severely ill because of associated side effects. Blood thinners could also have a role, he said.
Blood Adv. 2020;4:6051-6063. Full text
Medscape Medical News © 2020 WebMD, LLC
Cite this: SARS-CoV-2 May Damage Kids’ Blood Vessels – Medscape – Dec 14, 2020.
Hiperglucemia al ingreso hospitalario: predictor de mortalidad por COVID-19, con independencia de la diabetes

MADRID, ESP. La hiperglucemia en pacientes hospitalizados no críticos con COVID-19, con o sin diabetes preexistente, es un factor de riesgo independiente de necesidad de ventilación mecánica, ingreso en unidad de cuidados intensivos y mortalidad, según un nuevo estudio español.[1]
Es un parámetro sencillo para estratificar el pronóstico de los infectados, lo que hace indispensable su determinación. Asimismo, se han encontrado cuatro fenotipos clínicos que permiten estimar la evolución de estos enfermos.
El estudio, sobre 11.312 pacientes, fue publicado en Annals of Medicine, firmada por 25 especialistas en medicina interna españoles, vinculado al Registro Clínico SEMI-COVID-19 de la Sociedad Española de Medicina Interna (SEMI).
La hipótesis funcional fue que una glucemia elevada puede jugar un papel decisivo en la gravedad de la COVID-19, por lo que se trató de evaluar si la hiperglucemia aguda en el momento de la admisión, con independencia del antecedente de diabetes, se asoció con mayor mortalidad hospitalaria en una gran cohorte de pacientes españoles con infección por el SARS-CoV-2. Además se estudió la relación entre hiperglucemia al ingreso y duración de la estancia hospitalaria, admisión en la unidad de cuidados intensivos o necesidad de ventilación mecánica.
Vías de nocividad de la hiperglucemia
Dr. Francisco Javier Carrasco
El Dr. Francisco Javier Carrasco, coordinador del estudio y coordinador del Grupo de Diabetes, Obesidad y Nutrición de la Sociedad Española de Medicina Interna, ha comentado para Medscape en español los mecanismos que explicarían la mayor mortalidad de los infectados ingresados con hiperglucemia: “Por un lado, la propia respuesta inflamatoria condiciona aumento de las hormonas contrainsulares, que denominamos hiperglucemia de estrés, tanto en personas sin diabetes como en pacientes con diabetes, independientemente del control metabólico previo”.
“Por otro lado, los receptores de enzima convertidora de angiotensina-2 también están presentes en el páncreas, por lo que desde la infección temprana hay afectación visceral directa causando déficit de insulina y disfunción en la expresión de estos receptores en las células alfa y beta. Los datos revelan que la presentación de la enzima convertidora de angiotensina-2 puede estar limitada solo al endotelio del páncreas humano, y que el efecto hiperglucémico del SARS-CoV-2 estaría relacionado con la afectación más bien indirecta de las células endocrinas. También la glucosilación de estos receptores facilita el anclaje del virus, que propicia la invasión celular”, agregó el especialista.
Más de 70 estudios derivados del SEMI-COVID-19
Este estudio forma parte de los más de 70 que hay en marcha ligados al Registro SEMI-COVID-19, del que ya informó Medscape en español, que contiene datos de más de 17.000 pacientes con infección por SARS-CoV-2 confirmada microbiológicamente por prueba de reacción en cadena de la polimerasa, que fueron atendidos por especialistas en medicina interna (80% de pacientes no críticos hospitalizados en España durante la pandemia).[2] En este registro participan aproximadamente 900 especialistas de 214 hospitales de toda España.
Los datos se recopilaron retrospectivamente del mayor registro de pacientes COVID-19 hasta el momento, que incluyó cerca de 300 variables agrupadas bajo diversos epígrafes, como datos epidemiológicos, historial médico, síntomas y resultados de la exploración física al ingreso, parámetros de laboratorio y pruebas de imágenes de diagnóstico y tratamiento farmacológico, entre otras.
En el presente estudio los pacientes fueron catalogados con diabetes cuando la enfermedad estaba recogida en la historia clínica o bien tomaban fármacos antidiabéticos antes del ingreso. El tratamiento de la hiperglucemia durante la hospitalización consistió en utilizar insulina en esquema de bolo basal, de acuerdo con los protocolos de cada centro.
El objetivo primario principal de valoración fue la mortalidad por todas las causas durante la hospitalización según las cifras de glucemia en el momento del ingreso. El objetivo secundario combinado fue la necesidad de ventilación mecánica invasiva o no invasiva, el ingreso en la unidad de cuidados intensivos o el fallecimiento. El periodo de seguimiento comprendió desde el ingreso hasta el alta o el fallecimiento.
Se clasificó a los pacientes en tres grupos, según la cifra de glucemia obtenida en el momento de la admisión hospitalaria: menor de 140 mg/dl, entre 140 a 180 mg/dl y cifras superiores a 180 mg/dl.https://s0.2mdn.net/ads/richmedia/studio/pv2/61385537/20200213042243137/index.html?e=69&leftOffset=0&topOffset=0&c=uAy9EZIxox&t=1&renderingType=2
Se recogieron los datos clínicos de 11.312 participantes sobre un total de 12.826 casos de COVID-19 confirmados incluidos en el registro al 29 de mayo de 2020. La mediana de edad fue de 67 años (DE: 16,4) y 57,1% de los pacientes de sexo masculino. La prevalencia de diabetes fue de 18,9%.
¡Alerta! Varón añoso con comorbilidades
Los pacientes con mayor cifra de glucemia en el momento del ingreso tenían más edad, fueron predominantemente hombres y con más frecuencia tenían antecedentes de diabetes, hipertensión u otras comorbilidades. Además, en cuanto a los parámetros de laboratorio, tenían cifras de linfocitos por debajo de 800/mm3, nivel de deshidrogenasa láctica superior a 400 U/l, dímero D mayor de 1.000 ng/ml, altos niveles de creatinina y de proteína C reactiva, que fueron más comunes en los pacientes con hiperglucemia, aunque mostraron débil correlación con la glucemia. No se encontraron diferencias en los niveles séricos de ferritina o interleucina-6, según la cifra de glucemia al ingreso.
Un total de 2.289 (20,2%) pacientes falleció durante la hospitalización, y la mortalidad por todas las causas fue mayor en los que tenían cifras superiores de glucemia a la admisión. Por encima de 180 mg/dl (41,1%), en comparación con los pacientes con cifras entre 140 y 180 mg/dl (33,0%) o cifras menores de 140 mg/dl (15,7%). Asimismo, se vio aumento gradual de la mortalidad por todas las causas, ya que los niveles de glucemia al ingreso aumentaron y no hubo diferencias en las tasas de mortalidad dentro de cada grupo de pacientes con o sin antecedentes de diabetes. Las curvas de sobrevida de Kaplan-Meier según los niveles de glucemia al ingreso, después de clasificar la cohorte que definía si el paciente tenía diabetes, no mostró ningún cambio.
Ocho predictores independientes de mortalidad
Después de realizar un modelo de regresión de Cox multivariable ajustado por edad, sexo, hipertensión, diabetes, enfermedad pulmonar obstructiva crónica, dependencia, linfopenia, anemia, creatinina sérica, proteína C reactiva, deshidrogenasa láctica y dímero D, la hiperglucemia en el momento del ingreso se mantuvo como predictor significativo de muerte, comparado con el grupo de glucemias por debajo de140 mg/dl. Los datos concretos fueron: hiperglucemia superior a 180 mg/dl (HR: 1,50; IC 95%: 1,31 a 1,73; p < 0,001), hiperglucemia entre 140 – 180 mg/dl (HR: 1,48; IC 95%: 1,29 a 1,70; p < 0,001).
En este modelo, edad, sexo masculino, hipertensión, enfermedad pulmonar obstructiva crónica, dependencia, niveles de creatinina, proteína C reactiva mayor de 60 U/l y deshidrogenasa láctica superior a 400 U/l también fueron factores independientes asociados con la mortalidad por todas las causas.
Es prioritario monitorizar precozmente la glucemia
El Dr. Carrasco indicó: “El estudio evaluó el efecto de la hiperglucemia en todos los pacientes con independencia del diagnóstico previo de diabetes. Cuando se estudió a los pacientes en función de esta variable no encontramos diferencias significativas. Algunos pacientes que fueron categorizados sin diabetes en realidad podían ser prediabéticos o incluso tener diabetes no conocida, siendo diagnosticados de diabetes a partir de la infección por el SARS-CoV-2. Por tanto, es muy importante la monitorización precoz de la glucemia en todo paciente con infección por el coronavirus”.
El especialista añadió: “Al tratarse de un estudio observacional para evaluar un factor pronóstico, el diseño del trabajo no evaluó el efecto del tratamiento de la hiperglucemia, por lo que no tenemos datos para decir si un control glucémico precoz puede cambiar el curso de la enfermedad. Sin embargo, se ha estudiado en general la hiperglucemia de estrés como un espectador del estado metabólico en pacientes con alto riesgo de desarrollar complicaciones hospitalarias”.
“Podemos especular, por las hipótesis fisiopatológicas, que un abordaje de la hiperglucemia correcto desde las fases iniciales puede ayudar a la evolución clínica. Esta línea de investigación está actualmente en estudio en el grupo de trabajo de diabetes de la Sociedad Española de Medicina Interna”.
Ingreso en cuidados intensivos, ventilación mecánica y muerte
En cuanto a la permanencia del ingreso, la duración fue ligeramente mayor en el grupo de pacientes con glucemias superiores a 180 mg/dl (12 días frente a 11,5 días para las glucemias de 140 – 180 mg/dl) y 11,1 días para el grupo de glucemias inferiores a 140 mg/dl (p < 0,011). La ventilación invasiva o no invasiva y el ingreso en unidades de cuidados intensivos también se asoció con mayor glucemia en el momento del ingreso.
Finalmente, los niveles de glucemia en el momento de la admisión fueron relacionados de forma independiente con el objetivo compuesto (ingreso en unidad de cuidados intensivos, ventilación mecánica y/o muerte). Glucemias mayores de 180 mg/dl (OR: 2,02; IC 95%: 1,67 – 2,44; p < 0,001) y glucemias de 140 – 180 mg/dl (OR: 1,70; IC 95%: 1,43 – 2,02; p < 0,001) comparado con las glucemias por debajo de 140 mg/dl.
Parámetro que estratifica el riesgo de complicaciones
Dr. Antonio Pérez
El Dr. Antonio Pérez, presidente de la Sociedad Española de Diabetes, especialista ajeno al estudio, indicó a Medscape en español: “El estudio aporta información nueva y potencialmente relevante para ayudar a estratificar el riesgo de desarrollar complicaciones y peor evolución, incluida la muerte, en los pacientes con y sin diabetes hospitalizados por la COVID-19”.https://s0.2mdn.net/ads/richmedia/studio/pv2/61393200/20200213042239350/index.html?e=69&leftOffset=0&topOffset=0&c=A6h7PrdNha&t=1&renderingType=2
“En concreto, demuestran que las personas con hiperglucemia, independientemente de si existía diabetes previa o no, condiciona mayor riesgo de desarrollar complicaciones y mayor mortalidad, y que este riesgo aumenta cuando el grado de hiperglucemia es mayor”.
Por otro lado, el Dr. Carrasco señaló que “en los pacientes leves probablemente el modelo no funcione, porque el proceso inflamatorio es menor, entendiéndose por leves aquellos que no requieren hospitalización”.
“En cuanto a los casos más graves también sería útil, aunque nuestro estudio se centró en pacientes no críticos, pero había pacientes graves que evolucionaron rápidamente a críticos y la glucemia al ingreso en estos era significativamente más elevada. Cuanto peor esté el paciente, el proceso inflamatorio es mayor y el riesgo de hiperglucemia se dispara”, agregó.
Limitaciones y falta de datos relevantes
Este estudio reconoce varias limitaciones, en primer lugar, es de cohorte observacional retrospectivo, realizado durante un brote, por lo que puede haber factores no medidos o residuales de confusión. En segundo lugar, la mayoría de los pacientes no tiene medición de la hemoglobina glucosilada, por eso algunos pacientes clasificados sin diabetes podrían tener diabetes desconocida. En tercer lugar, al registro le faltan datos sobre algunas variables inflamatorias como interleucina-6, dímero D y ferritina sérica. Por último, el tiempo desde el ingreso en el hospital hasta la admisión en cuidados intensivos no estaba disponible.
El Dr. Pérez enfatizó: “Por tratarse de un estudio observacional, los resultados no permiten establecer relación causa-efecto, es decir, relación directa entre la hiperglucemia y el desarrollo de las complicaciones, y tampoco conocer los mecanismos implicados en esta asociación. Para clarificar esta relación son necesarios estudios prospectivos que confirmen estos hallazgos y estudios diseñados para determinar los mecanismos a través de los que la hiperglucemia condiciona peor pronóstico en los pacientes hospitalizados por COVID-19”.
“Finalmente, de cara a la intervención para mejorar el pronóstico, también son necesarios estudios dirigidos a verificar si el control de la hiperglucemia mediante diferentes estrategias consigue reducir las complicaciones”.
Por otro lado, como fortaleza, el estudio se basa en uno de los mayores registros de cohortes disponibles de pacientes hospitalizados no críticos por la COVID-19 confirmada, en contraste con otros estudios que se centran en pacientes críticos. Además, incluye datos de más de 11.000 pacientes recién ingresados a los que se determinó la glucemia previa al comienzo de cualquier tratamiento.
Fenotipos clínicos marcadores del pronóstico
Respecto a otros parámetros que pueden marcar el pronóstico en el momento del ingreso dentro de los estudios SEMI-COVID, el Dr. Carrasco hizo referencia a otro interesante subestudio publicado en Journal of Clinical Medicine, que “trató de identificar los diferentes fenotipos clínicos en la neumonía asociada a la COVID-19, para evaluar el impacto pronóstico en los pacientes.[3] Se identificaron cuatro fenotipos de pacientes, que pueden permitir a los facultativos detectar solo con los síntomas presentes al inicio, los subgrupos con peor y mejor pronóstico”.
Un primer grupo, 72,4% de los que participaron en el estudio (el más numeroso), comprendió a pacientes con la tríada de fiebre, tos y disnea; 10% precisó ingreso en cuidados intensivos y 25% falleció, lo que representa la tasa de mortalidad más alta de los cuatro grupos. El segundo grupo, con 9,9% de los pacientes, presentó ageusia y anosmia, a menudo acompañadas de fiebre, tos y/o disnea. El más benigno, con la menor tasa de ingreso en unidades de cuidados intensivos y mortalidad. Un tercer grupo (7,3%) presentó artromialgias, cefalea y dolor faríngeo, que a menudo también se acompañó de fiebre, tos y/o disnea; 10,8% de estos pacientes requirió ingreso en la unidad de cuidados intensivos. El cuarto grupo, 10,4% del total, manifestó diarrea, vómito y dolor abdominal, también con frecuencia acompañados de fiebre, tos y/o disnea. De ellos, 8,5% requirió ingreso en la unidad de cuidados intensivos.https://s0.2mdn.net/ads/richmedia/studio/pv2/61393200/20200213042239350/index.html?e=69&leftOffset=0&topOffset=0&c=MC1Esv2xCS&t=1&renderingType=2
“Al comparar la mortalidad hospitalaria, la más alta fue la del primer grupo, 24,1% frente a 4,3% (la más baja) del segundo, 14,7% en el tercero, y 18,6% en el cuarto (segunda más alta de los cuatro grupos)”, concluyó el Dr. Carrasco.
La diabetes no aumenta el riesgo de infección, pero sí el pronóstico
Para finalizar, el Dr. Pérez señaló: “La diabetes es una de las comorbilidades más frecuentes en personas con COVID-19. Aunque la prevalencia varía ampliamente según las series publicadas entre 7% y 30%, la presencia de diabetes no parece aumentar el riesgo de infección, pero sí el pronóstico de la misma”.
“Una vez adquirida la infección, la diabetes aumenta la gravedad y mortalidad de la enfermedad, de forma que los pacientes con diabetes o hiperglucemia no controlada tienen más del doble de probabilidades de ser ingresados en unidades de cuidados intensivos, y la mortalidad es hasta tres veces mayor, en comparación con los pacientes sin diabetes o hiperglucemia no controlada”, destacó.
“Por supuesto, como ocurre en otros colectivos, no todas las personas con diabetes tienen el mismo riesgo de desarrollar complicaciones relacionadas con la infección por la COVID-19. El riesgo está claramente relacionado con las características del paciente y de la diabetes, incrementándose a mayor edad, cuando el control glucémico es peor cuando coexisten otros factores de riesgo como obesidad, hipertensión, dislipidemia y complicaciones de la diabetes, especialmente cardiovasculares”, concluyó el clínico.
El estudio fue financiado en su totalidad por la Federación Española de Medicina Interna.
Los autores y el Dr. Pérez han declarado no tener ningún conflicto de interés económico pertinente.
Medscape Noticias Médicas © 2020 WebMD, LLC
Citar este artículo: Hiperglucemia al ingreso hospitalario: predictor de mortalidad por COVID-19, con independencia de la diabetes – Medscape – 24 de nov de 2020.
Antidepresivo es prometedor para COVID-19 leve

El tratamiento temprano con el antidepresivo fluvoxamina puede ayudar a prevenir el deterioro respiratorio en pacientes con COVID-19 sintomática leve, sugieren los resultados preliminares de un ensayo controlado aleatorizado.[1]
En el ensayo ninguno de los pacientes que tomó fluvoxamina dentro de los 7 días de los primeros síntomas de COVID-19 desarrolló dificultades respiratorias graves o requirió hospitalización por deterioro respiratorio.
“La mayoría de los tratamientos en investigación para COVID-19 se ha dirigido a los pacientes más enfermos, pero también es importante encontrar terapias que eviten que los pacientes enfermen lo suficiente como para requerir oxígeno suplementario o tener que ir al hospital”, declaró el investigador del estudio, Dr. Eric J. Lenze, profesor de psiquiatría y director de Healthy Mind Lab at Washington University School of Medicine, en San Luis, Estados Unidos.
“Nuestro estudio sugiere que usar fluvoxamina puede ayudar a llenar ese hueco”, agregó el Dr. Lenze.
El estudio fue publicado en versión electrónica el 12 de noviembre en JAMA.
¿Efectos antivirales?
El estudio incluyó a 152 adultos no hospitalizados (edad promedio: 46 años; 72% de sexo femenino) con infección confirmada por SARS-CoV-2 y síntomas leves de COVID-19 que comenzaron dentro de los 7 días y saturación de oxígeno de 92% o más.
Ochenta fueron asignados al azar a recibir 100 mg de fluvoxamina tres veces al día durante 15 días y 72 a placebo.
El desenlace primario fue el deterioro clínico en los 15 días posteriores a la aleatorización, definido por el cumplimiento de dos criterios. Estos incluyeron dificultad para respirar u hospitalización por dificultad para respirar, o neumonía y saturación de oxígeno < 92% al aire ambiente, o necesidad de oxígeno suplementario para lograr saturación de oxígeno de 92% o más.
No se produjo deterioro clínico en ninguno de los 80 pacientes que tomaban fluvoxamina, en comparación con 6 (8,3%) de los 72 que tomaban placebo, diferencia absoluta de 8,7% (IC 95%: 1,8% – 16,4%).
El deterioro clínico en el grupo de placebo ocurrió 1 a 7 días después de la aleatorización y 3 a 12 días después del inicio de los síntomas de COVID-19. Cuatro de los 6 pacientes con deterioro clínico fueron hospitalizados entre 4 y 21 días. Un paciente requirió ventilación mecánica durante 10 días. Ningún paciente falleció.
Genera hipótesis
Los autores advirtieron que el estudio fue pequeño y con seguimiento breve, y que los hallazgos “deben interpretarse como generadores de hipótesis más que como demostración de eficacia”.
Sin embargo, señalaron que si el fármaco resulta ser eficaz para COVID-19, las ventajas potenciales de fluvoxamina para uso ambulatorio incluyen su seguridad, amplia disponibilidad, bajo costo y administración oral.
La Dra. Carolyn Machamer, Ph. D., miembro del consejo asesor científico del COVID-19 Early Treatment Fund, que financió el estudio, señaló que existen varias razones por las que fluvoxamina podría ser útil en COVID-19.
“Los datos preliminares sugieren que el mecanismo implica la activación del receptor sigma-1, que tiene una serie de actividades documentadas. Una fuerte posibilidad es que la activación amortigua la liberación de citocinas y, por tanto, la respuesta inflamatoria”, indicó a Medscape Noticias Médicas.
“Otros posibles mecanismos pueden incluir la inhibición de la activación plaquetaria y la modulación de la autofagia. Los coronavirus usurpan parte de la maquinaria de la autofagia para remodelar las membranas para replicar sus genomas, por lo que este último mecanismo podría ser antiviral”, señaló la Dra. Machamer.
Añadió que un ensayo clínico mucho más grande es “crucial para ver si se pueden reproducir los sorprendentes resultados iniciales, y que Healthy Mind Lab y COVID-19 Early Treatment Fund actualmente están coordinando estos próximos pasos”.
Los editores de JAMApublicaron una “Nota del editor” con el estudio, en la cual señalaron que el estudio piloto aborda una “cuestión de importancia crítica durante la pandemia, referente a cómo evitar que las personas se deterioren y la enfermedad se convierta en grave.[2] Si se encuentra un tratamiento eficaz para esta importante brecha en el tratamiento, esto afectaría la salud de millones de personas en todo el mundo”.https://4cd2e516721c4e0a2894d6c9dc61b28b.safeframe.googlesyndication.com/safeframe/1-0-37/html/container.html
Sin embargo, el estudio tiene “limitaciones importantes, y los hallazgos deben interpretarse solo como generadores de hipótesis; no deben usarse como base para decisiones de tratamiento actuales”, advirtieron los autores, el Dr. Christopher Seymour, el Dr. Howard Bauchner y el Dr. Robert Golub.
Este estudio recibió apoyo del Taylor Family Institute for Innovative Psychiatric Treatment en Washington University y el COVID-19 Early Treatment Fund. El Center for Brain Research in Mood Disorders de Washington University, la Bantly Foundation y los National Institutes of Health proporcionaron apoyo adicional.
El Dr. Lenze ha recibido subvenciones del Patient-Centered Outcomes Research Institute, Takeda, Alkermes, Janssen, Acadia y la Barnes Jewish Hospital Foundation, y recibió honorarios de consultoría de Janssen y Jazz Pharmaceuticals. La Dra. Machamer ha declarado no tener ningún conflicto de interés económico pertinente. El Dr. Seymour ha recibido subvenciones de los National Institutes of Health y honorarios personales de Beckman Coulter y Edwards Lifesciences Inc.
Medscape Noticias Médicas © 2020 WebMD, LLC
Citar este artículo: Antidepresivo es prometedor para COVID-19 leve – Medscape – 23 de nov de 2020.
Ventilación protectora, ‘pronar’ y manejo conservador de fluidos, tratamiento prioritario de la covid en UCI
Una reunión internacional de intensivistas extrae las medidas que han resultado más eficaces en los pacientes con covid atendidos en UCI.
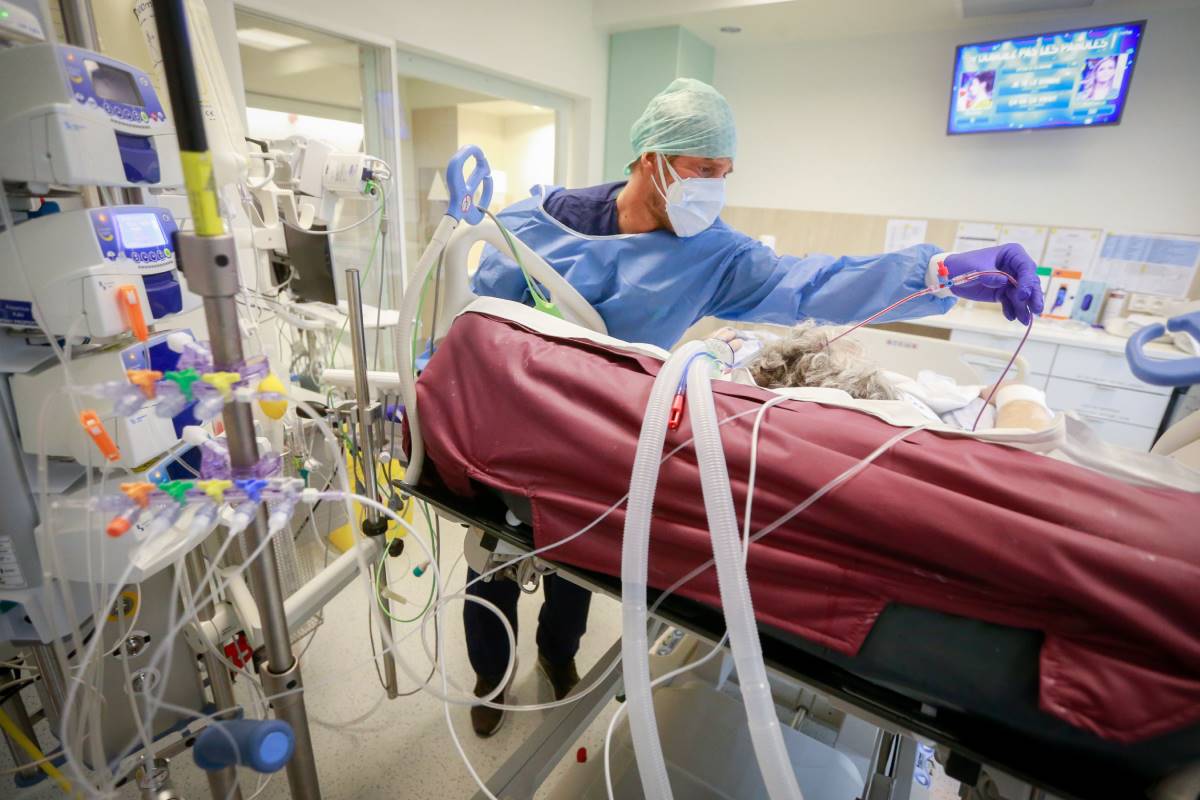
La ventilación protectora, el ‘decúbito prono’ y el manejo conservador de los fluidos es la terna terapéutica propuesta para los pacientes de covid-19 ingresados en las Unidades de Cuidados Intensivos (UCI) por consenso en una reunión internacional de médicos intensivistas celebrada ayer por vía telemática.
Se trata de la IV edición del congreso Día Mundial del Pulmón Crítico (WDCL, en sus siglas en inglés). El evento que se ha celebrado ayer, de forma online ha permitido que durante más de 12 horas, alrededor de 2.500 profesionales de los cinco continentes intercambiaran ideas y experiencias.
El caos inicial en el manejo de los pacientes con covid-19 en UCI por la ausencia de un tratamiento efectivo, el elevado número de pacientes y su gravedad se controló priorizando la intubación oro-traqueal y el ‘decúbito prono’ precoz, la ventilación mecánica protectora y la sedación optimizada, evitando el uso de tratamientos compasivos sin evidencia científica demostrada, como señaló José Eugenio Guerrero, jefe de UCI de HM Hospitales, del Hospital Universitario Gregorio Marañón y el encargado de recibir en nombre de todos los profesionales sanitarios de España en primera línea contra la Covid-19 el Premio Princesa de Asturias de la Concordia 2020.
Este reputado especialista, organizador del WDCL, también indicó que, “al inicio fue una marea de pacientes que pensamos que nos desbordaría, recibíamos pacientes de urgencias, de planta, de la pública, de otros hospitales, pero se logró expandir las camas, se trabajó incontables horas, se sacó fuerzas de donde no lo había y hoy podemos afirmar que en HM Hospitales ningún paciente con covid-19 que requirió cuidados críticos dejo de recibirlos”.
Orville Baez Pravia, organizador del WDCL e intensivista en el Hospital Universitario HM Sanchinarro, destacó que “la formación continua es imprescindible, si estudias salvarás unas cuantas vidas, sin embargo, si entrenas a miles de profesionales, con acciones mundiales y de calidad académica como el WDCL, seremos capaces de salvar muchas más vidas. La medicina intensiva se basa principalmente en la utilización de medidas de soporte relativamente sencillas como la ventilación protectora, el ‘decúbito prono’ o la resucitación; pero solo serán efectivas si se hacen siempre y bien. No precisamos grandes equipos, precisamos entrenarnos y hacer lo que sabemos hacer, pero bien”.
‘Primum non nocere’
Los expertos reunidos en el WDCL coincidieron en señalar que en las fases iniciales de la pandemia “el manejo de los pacientes tuvo momentos de caos producto del desconocimiento, la frustración que generaba la ausencia de un tratamiento efectivo y el elevadísimo número de pacientes graves”. Estos profesionales siempre procuraron “ser conservadores, cumplir con el dogma de ‘primum non noncere’. Esta pandemia demostró que es fundamental tener una base de investigación sólida y de lectura crítica de la evidencia científica, a mayor crisis sanitaria, más tranquilidad, más mente fría y más rigurosidad científica”.
Petición global
Otra de las conclusiones en las que coincidieron los profesionales asistentes reside en mantener la concienciación sobre la peligrosidad de los efectos del virus como la mejor prevención. De hecho, lanzaron una petición a la sociedad: “Cuando un paciente llega a la UCI implica que muchas cosas han fracasado, comenzado por la prevención. Como intensivistas que vemos el sufrimiento y la muerte en múltiples ocasiones pedimos que se respeten las medidas de protección social como el distanciamiento, el uso de mascarillas y la higiene de manos”, expresó Orville Baez, en representación de todos los asistentes.
Humanidad
La experiencia que durante la pandemia han vivido en primera persona los profesionales de la Medicina Intensiva, que incluye a médicos, enfermería, celadores, servicios de limpieza…, también han dado muestras de una gran humanidad en el trato de los pacientes, cuando muchos de ellos se encontraban en momentos difíciles. Muchos de los asistentes relataron sus experiencias personales y algunas mostraron la crudeza del momento y un gran sentido de la humanidad. Pablo Cardinal-Fernández, también organizador del WDCL e intensivista en HM Sanchinarro, lo ilustró con una anécdota: “Una noche a finales de marzo, evaluando los pacientes que podrían requerir ingreso en UCI y en el silencio de los pasillos hospitalarios escuché que alguien cantaba el ‘Cumpleaños Feliz’. Al acercarme a la habitación, vi a dos enfermeras con sus EPIs y un pequeño bollo al que habían puesto una velita, le cantaban a un paciente que estaba solo. Ese fue su último cumpleaños. En una época de enorme soledad, me di cuenta que aún había corazón”.
Lo expuesto en la jornada científica refleja la gravedad de la situación que se vivió y se vive en las UCI de todo el mundo. Como respuesta a esta realidad asistencial, que pone a prueba la capacidad de los cuidados críticos de los sistemas sanitarios, los profesionales asistentes al congreso, organizado por HM Hospitales, la Federación Panamericana e Ibérica de Sociedades de Cuidados Intensivos e Insimed, pusieron de manifiesto la importancia de la transferencia de conocimiento global, la formación continua y el entrenamiento constante de los profesionales sanitarios de Medicina Intensiva.
Analgesia e sedação em pacientes com síndrome do desconforto respiratório agudo (SDRA)

A síndrome do desconforto respiratório agudo (SDRA) é uma das condições mais exigentes em uma Unidade de Terapia Intensiva (UTI). Na SDRA, o manejo da analgesia e da sedação é particularmente desafiador. As diretrizes atuais de analgesia/sedação na UTI promovem a analgesia primeiro e a minimização da sedação, aumento da vigília, prevenção do delirium e reabilitação precoce para facilitar a ventilação mecânica (VM) e a “liberação” da UTI o mais rápido possível. No entanto, essas estratégias nem sempre podem ser aplicadas a pacientes com SDRA que, às vezes, requerem sedação profunda e/ou paralisia. Além disso, pacientes com SDRA grave podem ser pouco representados em estudos de analgesia/sedação e as estratégias atualmente recomendadas podem, portanto, não ser viáveis.
No artigo de revisão Analgesia and sedation in patients with ARDS, recentemente publicado no jornal Intensive Care Medicine, Chanques e colaboradores (2020) elaboraram recomendações para o manejo ideal da analgesia/sedação em adultos com SDRA em VM, incluindo pacientes com Covid-19. Tópicos relevantes destacados no artigo são resumidos a seguir.
Pacientes recebendo bloqueador neuromuscular (BNM) na fase inicial de SDRA grave:
- Os BNM devem ser considerados, no máximo, como uma terapia de resgate para pacientes com SDRA mais grave;
- As recomendações atuais de melhores práticas clínicas recomendam sedação profunda, amnésia e analgesia eficaz antes do BNM. Antes da administração de um BNM, os pacientes devem receber um analgésico endovenoso (EV) para alívio da dor, assim como um sedativo com propriedades amnésticas, como propofol ou um benzodiazepínico, e não a dexmedetomidina;
- Uma escala validada deve ser usada para avaliação da dor, como a Behavioral Pain Scale (BPS) ou a Critical-Care Pain Observation Tool (CPOT), assim como deve ser usada uma escala validada para a avaliação da sedação, como a Sedation Agitation Scale (SAS) [20] ou a Richmond Agitation Sedation Scale (RASS);
- Novas abordagens para avaliação de dor nesses pacientes têm sido estudadas, porém necessitam de validação adicional, como a avaliação isolada da variabilidade da frequência cardíaca pelo 0–100 Analgesia Nociception Index, ou em combinação com outros parâmetros fisiológicos (0–100 Nociception Level Index) ou através do aumento do tamanho pupilar;
- Como a interrupção diária da sedação (IDS) é empregada frequentemente em muitas UTI, a infusão contínua de BNM deve ser também considerada diariamente e a sedação leve ou a suspensão da sedação só deve ocorrer após parar a infusão do BNM.
Estratégia geral de analgesia/sedação para ventilação protetora pulmonar sem BNM:
- Pode-se classificar a profundidade da sedação em: leve (RASS +1/-1), moderada (RASS -2/-3) e profunda (RASS -4/-5);
- O objetivo de uma sedação mínima ou nenhuma sedação na maioria dos pacientes prioriza a analgesia adequada e agentes sedativos de curta ação conforme necessário;
- Intervalos curtos de sedação moderada (RASS -2 / -3) devem ser aceitos para superar a assincronia ou desconforto do ventilador após a otimização do controle da dor e das configurações da máquina;
- O nível de sedação deve ser monitorado regularmente com uma ferramenta validada e o nível de sedação alvo deve ser reavaliado pelo menos duas vezes ao dia;
- Dor e delirium devem ser avaliados rotineiramente com ferramentas validadas;
- As doses de todos os medicamentos devem ser tituladas para se atingir um alvo de sedação definido;
- Ocasionalmente, pode ser necessária sedação profunda (RASS -4 / -5). Nesse caso, os sedativos devem ser escolhidos com base na idade do paciente, funções orgânicas e comorbidades;
- Em todos os casos, o manejo do ventilador mecânico e do drive respiratório do paciente devem ser avaliados antes, para evitar o uso desnecessário de sedativos e o risco de induzir sedação profunda.
Alternativas de analgesia e sedação em um contexto de escassez de medicamentos
As dificuldades de sedação em pacientes graves têm sido agravadas por interrupções relacionadas ao abastecimento de opções terapêuticas tradicionais como resultado do aumento da demanda, diminuição dos estoques, bloqueios temporários de fabricação e restrições à exportação. À medida que essas carências evoluem, medicamentos menos comumente usados podem precisar ser considerados para obter analgesia, sedação ou paralisia, no entanto, as recomendações para uso desses fármacos são limitadas. O uso de agentes alternativos deve ser orientado pelo contexto individual do paciente, objetivos da terapia, resposta e tolerabilidade. Na ausência de novas evidências, a familiaridade com agentes alternativos devido à escassez de um agente convencional não deve levar à sua continuação quando agentes de uso comprovado estiverem disponíveis.
Estratégias para evitar sedação excessiva e atrasos na recuperação cognitiva e desmame da VM
O uso de drogas de curta duração com nenhum ou mínimo metabólitos ativos (por exemplo, propofol, dexmedetomidina, fentanil, sufentanil, remifentanil) pode estar associado a melhores resultados, mas podem ser caros e sua disponibilidade é limitada em situações de recursos limitados, como na atual pandemia de Covid-19.
Estratégias de administração: algoritmos, interrupção diária e administração intermitente
O uso de protocolos de analgesia/sedação dirigidos pela enfermagem pode reduzir a exposição ao medicamento e acelerar a retirada da VM e a alta da UTI. Entretanto, o papel da enfermagem e sua capacidade de ajustar a analgesia/sedação com base em um protocolo ou não, depende da organização, cultura e possibilidades jurídicas da UTI. O papel do médico também é primordial, para ajudar no ajuste da dosagem dos medicamentos, ou para discutir questões específicas com a equipe da UTI, e para discutir o objetivo geral da analgesia/sedação individualmente.
A IDS em pacientes recebendo opioides/sedativos em infusão contínua tem sido associada à redução da duração da VM e outros benefícios, provavelmente porque leva a uma reavaliação das necessidades de sedativos, reduz o acúmulo de medicação e promove uma transição para estratégias de administração intermitentes/“conforme necessário”. No entanto, quando adicionada a um protocolo de sedação que visa sedação leve, essa estratégia não reduz ainda mais os dias de VM.
Estratégias orientadas para os sintomas: analgesia primeiro e sedação baseada em analgésico
Essa estratégia favorece o uso de um analgésico antes de um sedativo para o controle da dor (“analgesia primeiro”) ou um analgésico com propriedades sedativas (“sedação baseada em analgésico”).
Uma abordagem multimodal para analgesia combina o uso de mais de um analgésico, cada um com diferentes mecanismos de ação. O uso de diferentes analgésicos pode atingir um efeito benéfico enquanto amortece os efeitos adversos de cada agente individual. Os pacientes podem ser protegidos dos efeitos colaterais dos opioides, como sedação, alucinações e hiperalgesia/dependência/abstinência pelo uso concomitante de agentes não opioides, como cetamina em baixas doses ou paracetamol, por exemplo. A titulação cuidadosa de analgésicos e intervenções não farmacológicas calmantes (por exemplo, música ou técnicas de relaxamento) podem ajudar a evitar atrasos na recuperação cognitiva.
Escolha de medicamentos
Os fatores relacionados ao paciente que determinam a escolha dos medicamentos incluem: a idade (idosos apresentam farmacocinética e farmacodinâmica diferentes, com depuração reduzida e sensibilidade aumentada a analgésicos, sedativos e antipsicóticos, correndo maior risco de VM prolongada, delirium e óbito, enquanto jovens podem requerer doses mais altas), dependência (pacientes que fazem uso crônico de opioides e/ou psicoativos podem necessitar de doses mais altas de opioides e/ou sedativos) e disfunção orgânica (a disfunção orgânica aguda ou crônica resulta em alterações farmacocinéticas e farmacodinâmicas).
Analgésicos
Opioides com início rápido, efeitos dose-dependentes e capacidade de reduzir o drive respiratório continuam sendo a base analgésica na SDRA. No entanto, eles apresentam efeitos adversos: imunossupressão; acúmulo resultando em sedação prolongada e depressão respiratória; tolerância em 48 horas; abstinência; hiperalgesia e dor crônica com uso prolongado, e íleo. Embora não tenham sido avaliados rigorosamente na SDRA, analgésicos não opioides (por exemplo, paracetamol e cetamina) usados de forma multimodal, podem reduzir o uso de opioides e seus efeitos adversos.
Sedativos
Propofol e midazolam reduzem o drive respiratório, causam imunossupressão e podem induzir sedação profunda. O propofol é preferível ao midazolam, pois tem menor probabilidade de resultar em sedação prolongada e/ou delirium, é mais titulável e sua depuração não depende da função hepática e renal. No entanto, pode causar hipertrigliceridemia e síndrome da infusão relacionada ao propofol, geralmente em doses ≥ 60 microgramas/kg/minuto.
A dexmedetomidina não causa imunossupressão nem reduz o impulso respiratório, tem propriedades poupadoras de analgésicos e, ao contrário do propofol ou midazolam, pode melhorar o sono e pode estar associada a uma menor prevalência de delirium. No entanto, um nível muito profundo de sedação não é possível apenas com a dexmedetomidina.
Anestésicos voláteis como isoflurano e sevoflurano podem induzir sedação leve a profunda, mesmo em pacientes difíceis de sedar com benzodiazepínicos e opioides, mas seu uso em UTI ainda é alvo de estudos. Além disso, é necessário um treinamento da equipe para seu uso.
Abordagem global de analgesia/sedação adaptada a pacientes com SDRA: proposta de uma primeira estratégia de manejo ventilatório
O manejo da VM antes de aumentar a profundidade da sedação pode ser considerado uma estratégia de primeira linha. A adição da letra “R” que leva em consideração o “controle do drive respiratório” pode ser um adicional útil ao ABCDEF Bundle para pacientes com SDRA (ABCDEF-R Bundle).
Sedação e analgesia em situações especiais
Posição prona
A sedação/analgesia deve ser otimizada durante o procedimento de virada e durante o tempo de pronação, pois o posicionamento pode ser doloroso. No entanto, não existem estudos prospectivos de sedação durante a posição prona, com BNM ou não. Estudos recentes não controlados relataram a viabilidade e segurança da ventilação prona em pacientes intubados com SDRA sob respiração assistida com uma leve sedação (agentes anestésicos voláteis) e pacientes não intubados sem sedação.
Circulação por membrana extracorpórea (ECMO)
O monitoramento cuidadoso do nível de sedação em pacientes em ECMO é de extrema importância. Os pacientes têm um risco adicional, ou seja, o deslocamento/mau funcionamento dos circuitos de ECMO, em particular as cânulas intravasculares. Além disso, a presença do sistema extracorpóreo tem o potencial de alterar significativamente a farmacocinética de vários medicamentos e, assim, reduzir sua biodisponibilidade. Devido ao aumento do volume de distribuição e sequestro, particularmente com drogas lipofílicas no sistema extracorpóreo, as concentrações plasmáticas da droga podem ser menores do que o esperado.
Covid-19
Houve mudanças nas primeiras experiências na pandemia com relação à abordagem da sedação, com uma tendência à sedação profunda e um ressurgimento do uso de infusões de benzodiazepínicos devido à escassez de propofol e fentanil e preocupações de que a lesão pulmonar observada com Covid-19 pode ser diferente e precisa de estratégias ventilatórias mais agressivas que requerem sedação profunda. Além disso, a agitação e a autoextubação, principalmente durante a posição prona, levaram ao medo da exposição dos profissionais de saúde. No entanto, cada dia de intubação desnecessária aumenta o risco de complicações relacionadas à VM, além dos profissionais de saúde não terem tempo suficiente para se proteger, aumentando o risco de contaminação. Chanques e colaboradores destacam que a questão da proteção do profissional de saúde é crucial, mas o risco de aerossóis virais durante os procedimentos padrão provavelmente foi superestimado e recomendam que os profissionais de saúde devem se concentrar nos princípios básicos comprovados de manejo de suporte na SDRA, mesmo em pacientes com Covid-19.
Resumindo
A analgesia e a sedação são desafiadoras em pacientes com SDRA. No entanto, as diretrizes atuais devem ser consideradas e aplicadas quando possível. Além disso, o acréscimo da letra R no A-F Bundle “ABCDEF-R” (R = controle da ventilação mecânica) deve ser considerado para dar prioridade ao manejo de fatores relacionados ao ventilador mecânico e evitar o uso desnecessário de medicamentos, particularmente opioides, sedativos e BNM, que podem atrasar a liberação do ventilador e piorar os desfechos nos pacientes.
Autor(a):
Roberta Esteves Vieira de Castro
Graduada em Medicina pela Faculdade de Medicina de Valença. Residência médica em Pediatria pelo Hospital Federal Cardoso Fontes. Residência médica em Medicina Intensiva Pediátrica pelo Hospital dos Servidores do Estado do Rio de Janeiro. Mestra em Saúde Materno-Infantil pela Universidade Federal Fluminense (Linha de Pesquisa: Saúde da Criança e do Adolescente). Doutora em Medicina pela Universidade do Estado do Rio de Janeiro (UERJ). Pós-graduanda em neurointensivismo pelo Instituto D’Or de Pesquisa e Ensino (IDOR). Médica da Unidade de Terapia Intensiva Pediátrica (UTIP) do Hospital Universitário Pedro Ernesto (HUPE) da UERJ. Membro da Rede Brasileira de Pesquisa em Pediatria do IDOR no Rio de Janeiro. Acompanhou as UTI Pediátrica e Cardíaca do Hospital for Sick Children (Sick Kids) em Toronto, Canadá, supervisionada pelo Dr. Peter Cox. Membro da Sociedade Brasileira de Pediatria (SBP) e da Associação de Medicina Intensiva Brasileira (AMIB). Membro do comitê de sedação, analgesia e delirium da AMIB. Membro do comitê de filiação da American Delirium Society (ADS). Coordenadora e cofundadora do Latin American Delirium Special Interest Group (LADIG). Membro de apoio da Society for Pediatric Sedation (SPS).
Referência bibliográfica:
- Chanques G, Constantin JM, Devlin JW, et al. Analgesia and sedation in patients with ARDS. Intensive Care Med. 2020. doi:10.1007/s00134-020-06307-9