Mês: novembro 2020
For Nurses Feeling the Strain of the Pandemic, Virus Resurgence Is ‘Paralyzing’

For Christina Nester, the pandemic lull in Massachusetts lasted about three months through summer into early fall. In late June, St. Vincent Hospital had resumed elective surgeries, and the unit the 48-year-old nurse works on switched back from taking care of only COVID-19 patients to its pre-pandemic roster of patients recovering from gallbladder operations, mastectomies and other surgeries.
That is, until October, when patients with coronavirus infections began to reappear on the unit and, with them, the fear of many more to come. “It’s paralyzing, I’m not going to lie,” said Nester, who’s worked at the Worcester hospital for nearly two decades. “My little clan of nurses that I work with, we panicked when it started to uptick here.”
Adding to that stress is that nurses are caught betwixt caring for the bedside needs of their patients and implementing policies set by others, such as physician-ordered treatment plans and strict hospital rules to ward off the coronavirus. The push-pull of those forces, amid a fight against a deadly disease, is straining this vital backbone of health providers nationwide, and that could accumulate to unstainable levels if the virus’s surge is not contained this winter, advocates and researchers warn.
Nurses spend the most sustained time with a patient of any clinician, and these days patients are often incredibly fearful and isolated, said Cynda Rushton, a registered nurse and bioethicist at Johns Hopkins University in Baltimore.
“They have become, in some ways, a kind of emotional surrogate for family members who can’t be there, to support and advise and offer a human touch,” Rushton said. “They have witnessed incredible amounts of suffering and death. That, I think, also weighs really heavily on nurses.”
A study published this fall in the journal General Hospital Psychiatry found that 64% of clinicians working as nurses, nurse practitioners or physician assistants at a New York City hospital screened positively for acute distress, 53% for depressive symptoms and 40% for anxiety — all higher rates than found among physicians screened.
Researchers are concerned that nurses working in a rapidly changing crisis like the pandemic — with problems ranging from staff shortages that curtail their time with patients to enforcing visitation policies that upset families — can develop a psychological response called “moral injury.” That injury occurs, they say, when nurses feel stymied by their inability to provide the level of care they believe patients require.https://ff026c3bfc339d0d86530291f680dac7.safeframe.googlesyndication.com/safeframe/1-0-37/html/container.html
Dr. Wendy Dean, co-founder of Moral Injury of Healthcare, a nonprofit organization based in Carlisle, Pennsylvania, said, “Probably the biggest driver of burnout is unrecognized unattended moral injury.”
In parts of the country over the summer, nurses got some mental health respite when cases declined, Dean said.
“Not enough to really process it all,” she said. “I think that’s a process that will take several years. And it’s probably going to be extended because the pandemic itself is extended.”
Sense of Powerlessness
Before the pandemic hit her Massachusetts hospital “like a forest fire” in March, Nester had rarely seen a patient die, other than someone in the final days of a disease like cancer.
Suddenly she was involved with frequent transfers of patients to the intensive care unit when they couldn’t breathe. She recounts stories, imprinted on her memory: The woman in her 80s who didn’t even seem ill on the day she was hospitalized, who Nester helped transport to the morgue less than a week later. The husband and wife who were sick in the intensive care unit, while the adult daughter fought the virus on Nester’s unit.
“Then both parents died, and the daughter died,” Nester said. “There’s not really words for it.”
During these gut-wrenching shifts, nurses can sometimes become separated from their emotional support system — one another, said Rushton, who has written a book about preventing moral injury among health care providers. To better handle the influx, some nurses who typically work in noncritical care areas have been moved to care for seriously ill patients. That forces them to not only adjust to a new type of nursing, but also disrupts an often-well-honed working rhythm and camaraderie with their regular nursing co-workers, she said.https://ff026c3bfc339d0d86530291f680dac7.safeframe.googlesyndication.com/safeframe/1-0-37/html/container.html
At St. Vincent Hospital, the nurses on Nester’s unit were told one March day that the primarily postsurgical unit was being converted to a COVID unit. Nester tried to squelch fears for her own safety while comforting her COVID-19 patients, who were often elderly, terrified and sometimes hard of hearing, making it difficult to communicate through layers of masks.
“You’re trying to yell through all of these barriers and try to show them with your eyes that you’re here and you’re not going to leave them and will take care of them,” she said. “But yet you’re panicking inside completely that you’re going to get this disease and you’re going to be the one in the bed or a family member that you love, take it home to them.”
When asked if hospital leaders had seen signs of strain among the nursing staff or were concerned about their resilience headed into the winter months, a St. Vincent spokesperson wrote in a brief statement that during the pandemic “we have prioritized the safety and well-being of our staff, and we remain focused on that.”
Nationally, the viral risk to clinicians has been well documented. From March 1 through May 31, 6% of adults hospitalized were health care workers, one-third of them in nursing-related occupations, according to data published last month by the Centers for Disease Control and Prevention.
As cases mount in the winter months, moral injury researcher Dean said, “nurses are going to do the calculation and say, ‘This risk isn’t worth it.'”
Juliano Innocenti, a traveling nurse working in the San Francisco area, decided to take off for a few months and will focus on wrapping up his nurse practitioner degree instead. Since April, he’s been seeing a therapist “to navigate my powerlessness in all of this.”
Innocenti, 41, has not been on the front lines in a hospital battling COVID-19, but he still feels the stress because he has been treating the public at an outpatient dialysis clinic and a psychiatric hospital and seen administrative problems generated by the crisis. He pointed to issues such as inadequate personal protective equipment.
Innocenti said he was concerned about “the lack of planning and just blatant disregard for the basic safety of patients and staff.” Profit motives too often drive decisions, he suggested. “That’s what I’m taking a break from.”
Building Resiliency
As cases surge again, hospital leaders need to think bigger than employee assistance programs to backstop their already depleted ranks of nurses, Dean said. Along with plenty of protective equipment, that includes helping them with everything from groceries to transportation, she said. Overstaff a bit, she suggested, so nurses can take a day off when they hit an emotional cliff.
The American Nurses Association, the American Association of Critical-Care Nurses (AACN) and several other nursing groups have compiled online resources with links to mental health programs as well as tips for getting through each pandemic workday.
Kiersten Henry, an AACN board member and nurse practitioner in the intensive care unit at MedStar Montgomery Medical Center in Olney, Maryland, said that the nurses and other clinicians there have started to gather for a quick huddle at the end of difficult shifts. Along with talking about what happened, they share several good things that also occurred that day.
“It doesn’t mean that you’re not taking it home with you,” Henry said, “but you’re actually verbally processing it to your peers.”
When cases reached their highest point of the spring in Massachusetts, Nester said there were some days she didn’t want to return.
“But you know that your friends are there,” she said. “And the only ones that really truly understand what’s going on are your co-workers. How can you leave them?”12
Kaiser Health News © 2020 Henry J. Kaiser Family Foundation
Cite this: For Nurses Feeling the Strain of the Pandemic, Virus Resurgence Is ‘Paralyzing’ – Medscape – Nov 27, 2020.
Grippe, Covid : vers un vaccin produit à partir de plantes ?

Canada, Finlande — Un vaccin antigrippal quadrivalent produit à partir d’un système d’amplification virale végétal a montré une efficacité encourageante contre les infections respiratoires et les syndromes grippaux chez les 18-64 ans et chez les plus de 65 ans, selon deux essais de phase 3[1].
Un espoir pour se passer de la fastidieuse culture sur œufs ? Au vu de ces résultats encourageants, la technologie va également être explorée contre la maladie Covid-19.
Une variété de plant de tabac d’origine australienne
La plupart des vaccins antigrippaux utilisés actuellement sont produits à partir de cellules d’embryons de poulet. Les recherches se poursuivent pour améliorer la capacité et la rapidité de production, mais aussi pour limiter les mutations susceptibles d’être induites par ces systèmes d’amplification virale qui peuvent affecter l’immunogénicité et donc l’efficacité du vaccin. Des chercheurs canadiens et finlandais ont utilisé un système d’amplification virale végétal utilisant les cellules d’une variété de plant de tabac d’origine australienne (Nicotiana benthamiana) pour produire un vaccin antigrippal quadrivalent. Ce système permet une production rapide (6 à 8 semaines) et fiable d’hémagglutinine recombinée (protéine présente à la surface du virus de la grippe) sans être dépendant de la production d’œufs. Une publication parue dans The Lancet, présente les résultats de deux essais pivots de phase 3 évaluant l’efficacité et la sécurité de ce nouveau vaccin[1].
Chez les 18 64 ans et chez les 65 ans et plus
Dans un premier essai, le vaccin a été testé chez des sujets de 18 à 64 ans en bonne santé et dans l’autre chez des sujets de 65 ans et plus sans problème de santé aigu ni maladie évolutive. Ces deux essais ont été réalisés sur différents sites en Asie, en Europe et en Amérique du Nord. Les participants de la cohorte 18-64 ans étaient randomisés pour recevoir soit le vaccin quadrivalent (30 µg/souche, n=5 077, 4 souches définies par l’OMS pour l’épidémie grippale de 2017-18), soit un placebo (n=5 083). Les 65 ans et plus recevaient le vaccin quadrivalent (n=6 396, 4 souches recommandées pour l’épidémie 2018-19) ou un vaccin quadrivalent inactivé (n=6 398).
Des résultats encourageants
Dans l’étude sur les 18-64 ans (âge moyen 44,6 ans), l’efficacité du vaccin à prévenir les infections respiratoires causées par les 4 souches virales ciblées (2017-2018) a été de 35,1%. Elle n’a pu atteindre le critère principal d’efficacité (fixé à 70%). La protection apportée était toutefois similaire à celle des vaccins commercialisés durant l’épidémie grippale de 2017-2018.
Chez les 65 ans ou plus (âge moyen 72,2 ans), l’analyse per protocol a montré une efficacité relative de +8,8% par rapport au vaccin inactivé, confirmant la non-infériorité de ce vaccin dans la prévention des syndromes grippaux quelle que soit la souche virale concernée. La protection vaccinale apparaissait de façon plus importante chez les plus de 75 ans.
Le mécanisme d’action de ce nouveau vaccin semble différent de celui des vaccins inactivés, passant à la fois par la production d’anticorps et par une immunité cellulaire médiée par les lymphocytes T CD4+, dans les deux groupes d’âge étudiés.
Les événements indésirables graves sont survenus avec une fréquence similaire dans le groupe vaccin quadrivalent (1,1%) et placebo (1,0%) pour la cohorte des 18-64 ans. Ils étaient un peu plus fréquents chez les 65 ans et plus, mais là aussi avec une fréquence similaire dans les groupes vaccin quadrivalent et vaccin inactivé (4,1% vs 4,2%).
Aussi un vaccin contre l’infection par le SARS-CoV-2 ?
Face à ces données prometteuses, l’entreprise de biotechnologies québécoise, à l’origine de ce candidat vaccin, Medicago, vient également d’annoncer travailler, avec le laboratoire GlaxoSmithKline (GSK), sur un vaccin d’origine végétale contre la maladie Covid-19. Les essais cliniques des phases 2 et 3 pourraient débuter d’ici la fin de l’année.
Actualités Medscape © 2020 WebMD, LLC
Citer cet article: Grippe, Covid : vers un vaccin produit à partir de plantes ? – Medscape – 27 nov 2020.
O SARS-CoV-2 pode ser um passageiro indesejado nos voos?
Uma das principais consequências da pandemia da nova síndrome Covid-19, causada pelo vírus SARS-CoV-2, tem sido a drástica e dramática redução dos voos nacionais e internacionais em todo o mundo. A maioria das companhias aéreas tiveram seu fluxo mensal interrompido ou reduzido a 1/5 por meses, contribuindo significativamente para uma crise econômica do setor aéreo. Com a liberação progressiva das restrições da política do lockdown em diferentes países, as companhias aéreas estão gradualmente retomando as atividades rumo ao céu. Porém, a principal questão frente a esse retorno é: “Quão seguro é voar atualmente?”.
Desde 1946, diversos surtos de doenças infecciosas tem sido originados em voos comerciais, incluindo casos de transmissão de tuberculose multirresistente, influenza, SARS, sarampo e outros. É conhecido que as aeronaves, especialmente sobre o ar das cabines, na superfície de assentos e na poeira do chão, apresentam microbiomas contendo, principalmente, bactérias, eucariotos e vírus, geralmente comensais da pele, mais frequentemente Sphingomonas, Corynebacterium, Micrococcus luteus, Variovorax paradoxus, Paracoccus dentrificans, e Propionibacterium acnes; e membros das famílias Enterobacteriaceae, Staphylococcaceae, Streptococcaceae, e Burkholderiaceae (Weiss et al., 2019; Sun et al., 2020).
Os dados epidemiológicos sugerem que o coronavírus SARS-CoV-2 é transmitido por gotículas aéreas expelidas na exposição face a face, em torno de 15 minutos no mínimo, durante a fala, tosse ou espirro. Estudos recentes exibem evidências que o aerossol representa uma via consistente de transmissão, mesmo a partir de assintomáticos, pré-sintomáticos ou sintomáticos, através do simples ato de respirar ou mesmo devido a manutenção do vírus em suspensão no ar em locais fechados e sem ventilação adequada, ou contato com fômites contaminados (três a doze horas de viabilidade sobre superfícies). Publicamos anteriormente, aqui no portal PEBMED, os aspectos relacionados a possível transmissão viral em um voo com os dados obtidos de um estudo publicado por Hertzberg et al (2018) .

Como é feita a filtragem do ar nos voos
No interior dos aviões, aproximadamente 60% do ar interno circulante é coletado do ambiente externo da aeronave e misturado com o ar da cabine (~ 40-50 %), o qual passa por filtros de alta eficiência na retenção de partículas (Filtros High Efficiency Particulate Air – HEPA), que removem pelo menos 99,97% das partículas em suspensão de 0,3 mícron de diâmetro. A mistura de ar externo + ar da cabine ocorre em uma taxa próxima de 1:1, antes de retornar a circular. O ar da cabine aérea é totalmente renovado a cada três minutos, e retorna em um fluxo vertical sobre o passageiro, sendo recolhido pela sucção sob os assentos. Muitos profissionais da área sugerem que, devido a esse processo, o ar no interior dos aviões é mais limpo (e seguro) do que o ar de locais com confinamento como em restaurantes, lojas e domicílios. Por outro lado, os filtros HEPA não compõem a infraestrutura de aeronaves antigas ou pequenas, as quais exibem maior prejuízo na filtração do ar circulante.
Adicionalmente, a adequada filtração do ar ocorre somente a partir da decolagem, então a circulação de passageiros e tripulantes, o bloqueio do fluxo de ar, a alimentação dos passageiros na aeronave, o uso de eletrônicos sobre bandejas de suporte, cobertores e travesseiros, a turbulência, a lotação e outros aspectos relacionados podem alterar a eficiência da filtração aérea e permitir a viabilidade da transmissão viral. Isto é, o ar inspirado por passageiros sentados próximos pode não ter sido ainda filtrado.
Outras medidas de segurança
E vale ressaltar que, de forma a aprimorar mais a proteção dos passageiros, a medida obrigatória do uso de máscaras individuais durante todo o vôo minimiza significativamente as chances de transmissão em via bidirecional: (I) das partículas exaladas pelo doente para os suscetíveis e (II) da inalação das partículas infectadas pelos suscetíveis (Nir-Paz et al., 2020). A International Air Transport Association recomenda a supervisão e troca frequente dos filtros HEPA das aeronaves e indica que a capacidade de eliminação das partículas é uma das últimas propriedades a serem perdidas em filtros próximos de expirar a validade. Outra curiosidade é que em alguns países, como nos Estados Unidos, o uso de máscara não é obrigatório em voos, sendo uma opção a ser adotada pelas companhias aéreas.
Outras estratégias assumidas por muitas empresas é rastrear suspeitos de Covid-19 por entrevistas, exames objetivos (como a ineficaz medição de temperatura), disponibilizar e tornar mandatório a realização do teste para a pesquisa de SARS-CoV-2, até poucos dias antes do embarque, com a proibição de embarque para casos positivos, distância espacial (1-2 metros, no mínimo) na distribuição de passageiros na aeronave, sistemática de desinfecção interna após voos, assentos com produtos antivirais, uso de desinfetantes por passageiros, etc.
Riscos de infecção de Covid-19 em voos
Alguns estudos sugerem que somente os indivíduos sentados nas duas fileiras de assentos ao lado, na frente ou atrás do doente apresentam risco significativo de infecção por patógenos de transmissão aérea (Hertzbert et al., 2016, 2018). Aqueles sentados no corredor também apresentam maior chance de infecção e a manutenção dos assentos do meio vazios em aviões minimiza em 1,8x o risco de transmissão da Covid-19 em voos com duração de duas horas (Barnett, 2020).
Esse último estudo também afirma que o risco de infecção em voos cheios seria de 1:4300 e sem a venda de assentos do meio cairia para 1:770.000 (Barnett, 2020, submetido a peer-review). Contradizendo tais observações, e após meses observando a ocorrência de milhões de casos de COVID-19 em diversos países, alguns artigos científicos relacionados a essa questão de transmissão em voos já foram publicados até o momento (Bae et al., 2020; Choi et al., 2020; Freedman & Wilder-Smith, 2020, Pavli et al., 2020; Speake et al., 2020). Em um dos mais recentes e interessantes estudos, Murphy et al., 2020 descrevem em detalhes moleculares e epidemiológicos um surto de Covid-19 originado em um vôo com 7,5 horas de duração para a Irlanda e com 17% de ocupação (49/283 assentos disponíveis) e 12 tripulantes. O surto se originou a partir de um caso índice não determinado, com 13 passageiros com Covid-19 detectados após o voo, e outros 46 contactantes infectados pelo novo coronavírus. A taxa de ataque foi de 9,8 a 17,8%. Chen et al. (2020) também caracterizaram um surto ocorrido em um voo, realizado em janeiro de Cingapura para Hangzhou, China, com 89% de ocupação (335/375), com a ocorrência de 16 casos positivos. 100 dos passageiros haviam visitado Wuhan previamente em período recente. Khanh et al. (2020) descreveram uma taxa de ataque de 62% em um surto de Covid-19 originado em um voo comercial de 10 horas de duração, de Londres para Hanoi, em março de 2020.
Concluindo
É importante lembrar que voar de avião não envolve somente encontrar seu assento na aeronave. Inclui o deslocamento para e a partir do aeroporto, fila para o check in, alimentação em restaurantes, passagem por lojas como Duty free e outras, banheiros, alfândega e imigração em caso de voos internacionais, passagem pela segurança com exame de raio-X, despacho e coleta de bagagem, além de inúmeros outros passos que aumentam os riscos de infecção por Covid-19 no contato direto ou indireto com outros indivíduos. Deve-se verificar inclusive as taxas de incidência de Covid-19 na localidade de destino e a necessidade de realizar um período de 14 dias de quarentena ao chegar e no retorno para casa. Na dúvida quanto aos riscos a assumir, uma das possíveis medidas pode ser adiar a viagem.
Várias publicações com detalhamento sobre as possibilidades de transmissão da Covid-19 em voos podem ser aprofundados nas referências.
Autor:
Rafael Duarte
M.D., PhD. ⦁ Médico ⦁ Microbiólogo ⦁ Professor Associado / Lab. Micobactérias, Depto. Microbiologia Médica, Instituto de Microbiologia Paulo de Góes, Centro de Ciências da Saúde – Universidade Federal do Rio de Janeiro
Referências Bibliográficas
- Bae SH, Shin H, Koo HY, Lee SW, Yang JM, Yon DK. Asymptomatic Transmission of SARS-CoV-2 on Evacuation Flight. Emerg Infect Dis. 2020 Nov;26(11):2705-2708.
- Barnett A.COVID-19 Risk Among Airline Passengers: Should the Middle Seat Stay Empty? MedRxiv. Jul 8, 2020.
- Bielecki M, Patel D, Hinkelbein J, Komorowski M, Kester J, Ebrahim S, Rodriguez-Morales AJ, Memish ZA, Schlagenhauf P. Air travel and COVID-19 prevention in the pandemic and peri-pandemic period: a narrative review. Travel Med Infect Dis. 2020 Nov 10:101915. doi: 10.1016/j.tmaid.2020.101915.
- Chen J, He H, Cheng W, Liu Y, Sun Z, Chai C, Kong Q, Sun W, Zhang J, Guo S, Shi X, Wang J, Chen E, Chen Z. Potential transmission of SARS-CoV-2 on a flight from Singapore to Hangzhou, China: An epidemiological investigation. Travel Med Infect Dis. 2020 Jul-Aug;36:101816.
- Chiodini J. COVID-19 and the impact on travel health advice. Travel Med Infect Dis. 2020 Jul-Aug;36:101824.
- Choi EM, Chu DKW, Cheng PKC, Tsang DNC, Peiris M, Bausch DG, Poon LLM, Watson-Jones D. In-Flight Transmission of SARS-CoV-2. Emerg Infect Dis. 2020 Nov;26(11):2713-2716.
- Freedman DO, Wilder-Smith A. In-flight Transmission of SARS-CoV-2: a review of the attack rates and available data on the efficacy of face masks. J Travel Med. 2020 Sep 25:taaa178.
- Harries AD, Martinez L, Chakaya JM. SARS-CoV-2: how safe is it to fly and what can be done to enhance protection? Trans R Soc Trop Med Hyg. 2020 Oct 8:traa106.
- Hertzberg VS, Weiss H. On the 2-Row Rule for Infectious Disease Transmission on Aircraft. Ann Glob Health. 2016 Sep-Oct;82(5):819-823.
- Hertzberg VS, Weiss H, Elon L, Si W, Norris SL; FlyHealthy Research Team. Behaviors, movements, and transmission of droplet-mediated respiratory diseases during transcontinental airline flights. Proc Natl Acad Sci U S A. 2018 Apr 3;115(14):3623-3627.
- Khanh NC, Thai PQ, Quach HL, Thi NH, Dinh PC, Duong TN, Mai LTQ, Nghia ND, Tu TA, Quang N, Quang TD, Nguyen TT, Vogt F, Anh DD. Transmission of SARS-CoV 2 During Long-Haul Flight. Emerg Infect Dis. 2020 Nov;26(11):2617-2624.
- Murphy N, Boland M, Bambury N, Fitzgerald M, Comerford L, Dever N, O’Sullivan MB, Petty-Saphon N, Kiernan R, Jensen M, O’Connor L. A large national outbreak of COVID-19 linked to air travel, Ireland, summer 2020. Euro Surveill. 2020 Oct;25(42).
- Nir-Paz R, Grotto I, Strolov I, Salmon A, Mandelboim M, Mendelson E, Regev-Yochay G. Absence of in-flight transmission of SARS-CoV-2 likely due to use of face masks on board. J Travel Med. 2020 Jul 14:taaa117. doi: 10.1093/jtm/taaa117.
- Pavli A, Smeti P, Hadjianastasiou S, Theodoridou K, Spilioti A, Papadima K, Andreopoulou A, Gkolfinopoulou K, Sapounas S, Spanakis N, Tsakris A, Maltezou HC. In-flight transmission of COVID-19 on flights to Greece: An epidemiological analysis. Travel Med Infect Dis. 2020 Sep 17;38:101882.
- Speake H, Phillips A, Chong T, Sikazwe C, Levy A, Lang J, Scalley B, Speers DJ, Smith DW, Effler P, McEvoy SP. Flight-Associated Transmission of Severe Acute Respiratory Syndrome Coronavirus 2 Corroborated by Whole-Genome Sequencing. Emerg Infect Dis. 2020 Sep 29;26(12).
- Sun Y, Fu X, Li Y, Yuan Q, Ou Z, Lindgren T, Deng Y, Norbäck D. Shotgun metagenomics of dust microbiome from flight deck and cabin in civil aviation aircraft. Indoor Air. 2020 Nov;30(6):1199-1212.
- Weiss H, Hertzberg VS, Dupont C, Espinoza JL, Levy S, Nelson K, Norris S; FlyHealthy Research Team. The Airplane Cabin Microbiome. Microb Ecol. 2019 Jan;77(1):87-95.
Fadiga como sintoma persistente de Covid-19
Cada vez mais tem se observado a presença de sintomas persistentes em pessoas que se recuperaram de Covid-19. Estudos prévios já demonstraram que, mesmo após 2 meses do início dos sintomas, uma proporção significativa de pacientes com Covid-19 permanece com sintomas, sendo a fadiga um dos mais frequentes.
Outro estudo, publicado recentemente na PLoS ONE, avaliou a persistência de fadiga em pacientes com Covid-19 e encontrou resultados demonstrando que a presença desse sintoma é não só frequente, mas também independe da gravidade do quadro inicial.

Materiais e métodos
Os participantes do estudo foram recrutados a partir de uma clínica de referência para seguimento de pacientes que se recuperaram de infecções por SARS-CoV-2 laboratorialmente confirmadas localizada em Dublin, Irlanda. Participantes foram considerados aptos à participação no estudo se estivessem no mínimo com 6 semanas após o último sintoma de doença aguda para os casos de Covid-19 manejados ambulatorialmente ou após alta hospitalar para os casos que necessitaram de internação.
Os voluntários incluídos foram avaliados em relação à presença ou não de fadiga como sintoma persistente a partir de uma escala (Chalder Fatigue Scale; CFQ-11). Parâmetros laboratoriais, como leucograma, marcadores inflamatórios e dosagem de citocinas, também foram avaliados. Além disso, características demográficas e histórico de comorbidades também foram recuperados a partir dos registros em prontuário e de lista de medicamentos de uso regular.
Resultados
Foram incluídos 128 participantes, dos quais 71 (55,5%) tiveram um quadro de Covid-19 que necessitou de internação hospitalar. A média de tempo decorrido entre a alta hospitalar ou o início dos sintomas e a avaliação do estudo foi de 72 dias. Nenhum paciente tratado ambulatorialmente recebeu terapia específica para Covid-19, enquanto 35 dos 71 pacientes que foram internados receberam hidroxicloroquina, dos quais 6 também receberam prednisolona.
Dos participantes incluídos, 54 (42,2%) reportaram sentirem que sua saúde tinha voltado completamente ao normal. Antes de adoecerem, a maioria (82%) estavam empregados, dos quais 31% ainda não haviam retornado ao trabalho no momento da avaliação do estudo. Pela avaliação de acordo com a escala CFQ-11, 52,3% dos participantes preenchiam critérios para presença de fadiga. Na análise univariada, o grupo de pessoas com fadiga grave continha mais mulheres e mais participantes com história de ansiedade e/ou depressão ou com uso de antidepressivos. Não houve associação entre o trabalho como profissional de saúde — que compunham 51,6% da amostra — e a presença de fadiga.
Não houve associação entre as características da Covid-19 e a presença ou intensidade da fadiga, tanto na análise não ajustada quanto nos modelos ajustados por idade e sexo. Também não houve associação entre a contagem de leucócitos, neutrófilos e linfócitos, proteína C reativa, LDH, taxa de neutrófilos/linfócitos, IL-6 ou CD25 solúvel entre os que apresentavam ou não fadiga.
Mensagens práticas
- Fadiga foi um sintoma comum entre pacientes com Covid-19, estando presente em mais da metade dos voluntários após uma média de 10 semanas do início da doença.
- Nesse tempo, aproximadamente 1/3 dos participantes ainda não havia conseguido retornar ao trabalho.
- A presença de fadiga ocorreu de forma independente de idade, sexo ou gravidade da doença. Também não houve associação entre marcadores inflamatórios e a presença ou não de fadiga.
- Houve uma preponderância de fadiga entre mulheres e pessoas com história de depressão e/ou ansiedade.
- Pacientes com Covid-19 devem ser acompanhados mesmo após recuperação da fase aguda da doença para avaliar a presença de sintomas persistentes e seu impacto na qualidade de vida.
Autor(a):
Isabel Cristina Melo Mendes
Infectologista pelo Hospital Universitário Clementino Fraga Filho (UFRJ) ⦁ Graduação em Medicina na Universidade Federal do Rio de Janeiro
Referências bibliográficas:
- Carfi A, Bernabei R, Landi F. Persistent Symptoms in Patients After Acute COVID-19. JAMA. 2020 July 9. doi:10.1001/jama.2020.12603
- Townsend L, Dyer AH, Jones K, Dunne J, Mooney A, Gaffney F, et al. Persistent fatigue following SARS-CoV-2 infection is common and independent of severity of initial infection. PLoS ONE. 2020;15(11): e0240784. doi: 10.1371/journal.pone.0240784
La innovación en los ‘potitos’ es sinónimo de diversidad y salud
Los esfuerzos innovadores del sector de la industria alimentaria infantil suponen el lanzamiento de purés infantiles con menos sal y azúcar y que sorprenden con nuevos sabores.

Los purés infantiles ya preparados (los potitos) han sido y son un recurso muy utilizado por padres y madres para alimentar a sus hijos, generalmente de modo ocasional, por la comodidad y la facilidad de su elaboración y su ingesta, sobre todo en las primeras etapas de introducción de la alimentación complementaria.
Su composición y sus texturas, al igual que los procesos de innovación en el sector, han ido siempre acordes a las modificaciones de los gustos y tendencias alimentarias de los consumidores, así como en consonancia a la nueva evidencia científica y a las recomendaciones de las autoridades sanitarias y de las sociedades científicas.
Asimismo, han seguido la estela, como señala José Manuel Moreno Villares, coordinador del Comité de Nutrición y Lactancia Materna de la Asociación Española de Pediatría (AEP), de lo estipulado por la legislación de los alimentos triturados para lactantes y niños de corta edad, que, en su última modificación, fechada el 2 de abril de 2004, estipulaba que “los alimentos elaborados a base de cereales y los alimentos infantiles se fabricarán con ingredientes cuya adecuación a la alimentación especial de los lactantes y niños de corta edad haya sido determinada mediante datos científicos generalmente aceptados”.
En los últimos años, como no podía ser de otra forma, esa innovación con base científica, según Moreno Villares, ha pasado por el acercamiento a fórmulas cada vez más saludables, con menos contenido en sal y azúcares y por el aumento del contenido en fibra de muchos de estos productos. “El contenido en sal de los potitos infantiles es bajo por regla general, aunque, dependiendo de la variedad de triturado al que se haga referencia, esa cantidad puede ser ligeramente superior a su homólogo realizado de forma casera, pero siempre dentro de las limitaciones que marca la ley para este tipo de productos, fijadas como máximo en 200 miligramos de sal por cada 100 gramos de producto”, explica el pediatra. “En todo caso –reconoce– hay campo para la mejora”, algo en lo que ya están centrando su atención varios productores, que están reformulando la composición de sus preparados.
El otro gran caballo de batalla es el azúcar. En ese sentido, Margot Roig Marin-Yaseli, vocal del Colegio de Farmacéuticos de Zaragoza (COFZ), señala la importancia de diferenciar entre los dos tipos de azúcares generalmente presentes en los alimentos preparados infantiles: por un lado, los azúcares añadidos para endulzar, sobre todo glucosa, y por otro, los azúcares naturalmente presentes en las frutas (fructosa, sacarosa y glucosa). “En los potitos que se comercializan en la farmacia apenas hay azúcares añadidos; los azúcares presentes son los que proceden de las frutas que se han empleado para la preparación. En ese aspecto, podemos afirmar que a día de hoy los potitos son un alimento para bebés más saludables que los de hace unas décadas”, afirma.
Una opinión que corrobora Moreno Villares, que recuerda que la legislación vigente en la materia, que se encuentra ahora en periodo de revisión en la Unión Europea, solo determinaba un rango de contenido de hidratos de carbono (no superior a 20 gramos por cada 100 gramos en el caso de los platos exclusivamente de fruta y a 25 g por cada 100 para los postres y las cremas), pero sin especificar el contenido en azúcares libres. “Siguiendo la recomendación de las autoridades sanitarias para la alimentación de niños pequeños, el contenido en azúcares añadidos debería ser cero y se debería limitar en la medida de lo posible el de azúcares libre. En esa línea se han movido las principales modificaciones, aunque es cierto que en los triturados de fruta es muy difícil disminuir el contenido en azúcares libres, ya que forman parte del ingrediente principal, la fruta”, argumenta.
Nuevos sabores y texturas
De forma secundaria a estas innovaciones en materia de salud alimentaria, las otras novedades en el mercado de los potitos, según el coordinador del Comité de Nutrición y Lactancia Materna de la AEP, “han supuesto la incorporación de nuevos sabores y texturas diferentes y la aparición de una línea de productos ecológicos, atendiendo a la procedencia de su materia prima”.
“Ahora hay una gran diversidad de sabores. Hemos pasado del clásico pollo con arroz para comer, la manzana de postre y la combinación naranja-plátano-galleta para merendar a verduras de la huerta con pavo ecológico o a mezclas como mango-manzana-kiwi. Es más, algunas marcas ya se han atrevido a introducir alimentos menos reconocidos por el público infantil, como el brécol o los guisantes, que es una manera perfecta de empezar con las legumbres, ya que hay que recordar que los guisantes, pese a ser verdes, son legumbres, no verdura”, argumenta Roig Marin-Yaseli.
El pediatra traslada ese enriquecimiento en la diversidad de sabores a cifras. Según sus datos, existen hasta 150 productos distintos si se habla de potitos elaborados únicamente a base de frutas; unos 50, de frutas y cereales; otros 50 de verduras, legumbres y pasta; más de cien de verduras y carne o pollo, y 25 variedades de los elaborados con pescado. “La diversidad en combinaciones de ingredientes y de sabores y texturas ha ido creciendo acorde a las modificaciones de los gustos de los consumidores”, añade el experto.
Consejos para elegir potito
Explica Roig Marin-Yaseli que la mayor preocupación de los padres a la hora de comprar un producto de estas características está relacionada, precisamente, con las innovaciones llevadas a cabo en la industria: que no contenga azúcares añadidos ni aceite de palma.
Sin embargo, el mayor motivo de consulta en las oficinas de farmacia golpea directamente a la línea de flotación de los potitos, ya que hace referencia al interés creciente de padres y madres por el Baby Led Weaning (BLW), un método debatido de introducción a la alimentación complementaria que destierra los triturados y aboga por la introducción de alimentos sólidos, de tal manera que los bebés puedan comer de forma autónoma con sus propias manos.
“Cada vez vienen más padres preguntando por la introducción paulatina de alimentos a través de la técnica del BLW y con dudas sobre cuál es el posible riesgo de atragantamiento. Desde la farmacia les asesoramos en la introducción de alimentos, en las formas de preparado (cocción, vapor, horneado) y en el tamaño recomendado de los trocitos para que los pequeños puedan cogerlos con sus manos, interactuar e ingerir”.
Ese mayor conocimiento, información y preocupación de los progenitores también lo observa Moreno Villares en la consulta de Pediatría, aunque reconoce que todo ese conocimiento “no siempre se aplica luego coherentemente en la práctica”. En su opinión, los padres suelen mostrar más preocupación por estos temas “en las edades más tempranas y en mayor medida con el primer hijo que con los sucesivos”. También, cree que hay grandes variaciones en función del nivel educativo y socioeconómico de los padres: “A mayor nivel, mayor preocupación”.
En cuanto a dónde comprar estos artículos, el vocal de la AEP considera que no hay grandes diferencias en función del lugar de compra (farmacia o supermercado), sino que las distinciones se dan más en función del fabricante o, incluso, dentro de la misma marca, en función de la gama escogida. La diferencia la marca, según Margot Roig Marin-Yaseli, “el asesoramiento que se va a dar en la farmacia”.
En ese sentido, a la hora de elegir un potito, destaca en primera instancia la importancia de tener en cuenta la edad del niño, las posibles alergias o intolerancias alimentarias o las preferencias del menor. En segundo lugar, considera fundamental orientar en las raciones de pescado y carne recomendadas para la población infantil. “En España hay un gran consumo de carne respecto al pescado en la población infantil, por lo que desde la farmacia se les debe recordar que, según las guías alimentarias de la Sociedad Española de Nutrición Comunitaria, se recomienda ingerir el mismo número de raciones de pescado que de carne a la semana, sin olvidar el consumo de legumbres, verduras y frutas”.
Moreno Villares, por su parte, aconseja a los padres buscar los triturados que mejor encajen con el modelo de alimentación de la familia y, a igualdad de tipo de producto, elegir “el que contenga menos sal y menos azúcares libres, así como idealmente aquel que no lleve azúcares añadidos”.
Por último, señala que los progenitores no deben tener sentimiento de culpa por elegir los potitos como forma de alimentación de sus bebés, ya que éstos “son herramientas que pretenden facilitar” la vida de las familias con hijos pequeños. “Lo importante son los patrones de alimentación y no tanto las herramientas”, concluye.
¿Y si la traición fuese lo novedoso?
En un contexto de creciente preocupación por la alimentación y de una mayor apertura a los alimentos de origen ecológico, Lola Zozaya y Alfredo de Lara crearon en 2017 Yammy, la primera empresa española en ofrecer potitos infantiles 100% ecológicos y cocinados de forma artesanal.
La innovación que Yammy ha aportado al mercado de los potitos se sustenta en tres pilares:
- El uso de ingredientes cien por cien ecológicos y naturales.
- La apuesta por recetas innovadoras, compuestas por ingredientes poco habituales en las combinaciones infantiles, como el aguacate, la quinoa, los arándanos, el brécol, la batata, la remolacha o el mango.
- Un regreso a las formas tradiciones y artesanales de cocinado.
Y es que, a diferencia de lo que venía siendo habitual en el sector -el envasado en crudo y el cocinado del producto en el tarro en un proceso totalmente industrializado-, en Yammy apuestan por un proceso de cocinado artesanal, como el que se podría realizar en cualquier domicilio, con la única diferencia de que ellos utilizan ollas de 400 kilos. “Guisamos con su chup chup, por ollas, guisando y cociendo los ingredientes lentamente, como los haríamos en nuestra casa”, explica Alfredo de Lara.
Una vez guisados los ingredientes, éstos son triturados con una batidora para lograr una textura natural y de apariencia y sabor absolutamente caseros con el objetivo de que el bebé “aprenda a diferenciar texturas y sabores naturales, que haga una predigestión en boca y aprenda a salivar y tragar, evitando futuros posibles atragantamientos y rechazos cuando queramos darle un sólido”.
Casi todos los casos de anosmia por covid se recuperan en dos meses
El 90% de los pacientes atendidos por covid-19 que habían perdido completamente el olfato lo recuperaron antes de 60 días.
Un estudio preliminar del Servicio de Neurología de HM Hospitales, que dirige Marta Ochoa, concluye que un 90% de los pacientes afectados por covid-19 con anosmia recuperan esa función antes de 60 días, lo que a todas luces es un dato positivo para la recuperación de buena parte de estos pacientes.
Este estudio se ha realizado con 61 pacientes tratados en HM Hospitales de forma multidisciplinar por el Servicio de Neurología con la colaboración del Servicio de Otorrinolaringología (ORL) y especialistas del Grupo y cuyos datos han sido recopilados por la neuróloga Cristina Guijarro.
Por otro lado, otra de las conclusiones del estudio señala que, “un 10% de los pacientes atendidos persisten sin recuperar el sentido del olfato seis meses después de la infección por SARS-CoV-2”, señala Guijarro. El 10% de los pacientes afectados por covid-19 con anosmia —pérdida total del sentido del olfato— la mantienen más allá de seis meses.
En concreto, estas conclusiones se producen tras el análisis de los tiempos de recuperación de la función olfativa por parte de los pacientes analizados. “El tiempo medio de debut de la anosmia fue de tres días y la duración media fue de 23,25 días, aunque en el 23% de los pacientes la anosmia duró entre 30-60 días y en el 10% esta sintomatología más de 60 días. El problema es que este 10% persisten con hiposmia (reducción parcial de la capacidad de percibir olores) seis meses después”, concluye Guijarrro.
Este estudio añade por lo tanto nueva información frente a otros estudios que reflejan una recuperación más precoz del sentido del olfato. “Aunque otros registros consideran que la anosmia mejora en menos de 30 días, nuestro registro muestra que, aunque todos mejoran, el 10%, persisten con hiposmia (o disosmia, alteración del olfato) tras 60 días”, puntualiza Guijarro.
Marcador clínico
Los datos pormenorizados de este estudio preliminar fueron presentados en el I Congreso Nacional Covid-19 y contribuyeron a que la Sociedad Española de Neurología (SEN), junto a otras sociedades científicas, expresaran, ante las autoridades sanitarias, la necesidad de considerar la anosmia-hipogeusia (AH) como marcador clínico de la infección por SARS-CoV-2. Además, los resultados de este informe se van a publicar en el Registro Nacional de la SEN. De esta forma, en las fases iniciales de la pandemia en España “tenemos constancia de que gracias a considerar la anosmia como marcador precoz de la infección, 18 sanitarios pudieron confinarse y prevenir la difusión de la infección”, señala Guijarro.
En ese sentido, la especialista de HM Hospitales reconoce que “la mayoría de los casos inicialmente diagnosticados en la primera oleada, eran compañeros sanitarios que nos consultaban, sin ningún otro síntoma. De esta forma pudieron aislarse. Saber que va asociado a mejor pronóstico de la sintomatología respiratoria, también tranquiliza a los pacientes”.
¿Crónica?
Además, el estudio pone de manifiesto que “al igual que otras infecciones por virus respiratorios, pueden quedar secuelas de alteración del olfato de forma crónica”, indica Guijarro, quien también destaca que neurológicamente hablando, “la anosmia es muy molesta y discapacitante y a nivel profesional puede limitar mucho. No oler puede hacer que no te des cuenta de olores peligrosos como el de productos químicos o gas. La anosmia se acompaña de alteración del gusto, y no poder disfrutar de la comida, empobrece la existencia y nuestros recuerdos con más componente emocional van asociados a olores”.
El tratamiento más recomendado hasta la fecha para estos pacientes en fases agudas reside en la administración de corticoides tópicos nasales y posteriormente, entrenamiento olfatorio. En el caso de HM Hospitales dichos tratamientos se realizan en plena colaboración con los equipos de ORL de todos los hospitales del Grupo y con la Unidad de Anosmia existente en Galicia. Todos estos actores estarán implicados en futuros estudios sobre este campo que el Servicio de Neurología de HM Hospitales prepara para aportar más conocimiento a los efectos que la infección por SARS-CoV-2 tiene en los pacientes con anosmia.
New Legal Push Aims to Speed Magic Mushrooms to Dying Patients

Erinn Baldeschwiler, mother of Shea McGinnis (left) and Gibson McGinnis, has been diagnosed with stage 4 metastatic breast cancer. Immunotherapy has helped with the physical symptoms of her illness, dramatically shrinking the size of the tumor on her chest. Harder to treat has been the gnawing anxiety that she won’t see her children become adults.
Back in March, just as anxiety over COVID-19 began spreading across the U.S., Erinn Baldeschwiler of La Conner, Washington, found herself facing her own private dread.
Just 48 and the mother of two teenagers, Baldeschwiler was diagnosed with stage 4 metastatic breast cancer after discovering a small lump on her chest, no bigger than a pea. Within weeks, it was the size of a golf ball, angry and red. Doctors gave her two years to live.
“It’s heartbreaking,” she said. “Frankly, I was terrified.”
But instead of retreating into her illness, Baldeschwiler is pouring energy into a new effort to help dying patients gain legal access to psilocybin — the mind-altering compound found in so-called magic mushrooms — to ease their psychic pain.
“I have personally struggled with depression, anxiety, anger,” Baldeschwiler said. “This therapy is designed to really dive in and release these negative fears and shadows.”
Dr. Sunil Aggarwal, a Seattle palliative care physician, and Kathryn Tucker, a lawyer who advocates on behalf of terminally ill patients and chairs a psychedelic practice group at Emerge Law Group, are championing a novel strategy that would make psilocybin available using state and federal “right-to-try” laws that allow terminally ill patients access to investigational drugs.
They contend that psilocybin — whether found in psychedelic mushrooms or synthetic copies — meets the criteria for use laid out by more than 40 states and the 2017 Right to Try Act approved by the Trump administration.
“Can you look at the statute and see by its terms that it applies to psilocybin?” Tucker said. “I think the answer is yes.”
Still, the pair admit they’re pushing a legal theory still untested in the courts. “This is untrodden ground,” Aggarwal said.
This month, Aggarwal, who works at the Advanced Integrative Medical Science Institute, known as AIMS, took the first step toward federal authorization of the substance in Washington state and perhaps across the nation. He submitted an application to manufacture psilocybin to the state’s Pharmacy Quality Assurance Commission, which would allow him to grow psilocybin mushrooms from spores at his clinic and administer them for therapeutic use.
Commission members haven’t yet reviewed the application, but Gordon MacCracken, an agency spokesperson, said there “would be a path” for possible license and use — if the application meets the requirements of state regulators and the federal Drug Enforcement Administration.
Currently, psilocybin use is illegal under federal law, classified as a Schedule 1 drug under the U.S. Controlled Substances Act, which applies to chemicals and substances with no accepted medical use and a high potential for abuse, such as heroin and LSD.
Recently, however, several U.S. cities and states have voted to decriminalize possession of small amounts of psilocybin. This month, Oregon became the first state to legalize psilocybin for regulated use in treating intractable mental health problems. The first patients will have access beginning in January 2023.
It’s part of a wider movement to rekindle acceptance of psilocybin, which was among psychedelic drugs vilified — and ultimately banned — after the legendary counterculture excesses of the 1960s and 1970s.
“I think a lot of those demons, those fears, have been metabolized in the 50 years since then,” Aggarwal said. “Not completely, but we’ve moved it along so that it’s safe to try again.”
He points to a growing body of evidence that finds that psilocybin can have significant and lasting effects on psychological distress. The Johns Hopkins Center for Psychedelic and Consciousness Research, launched this year, has published dozens of peer-reviewed studies based on two decades of research. They include studies confirming that psilocybin helped patients grappling with major depressive disorder, thoughts of suicide and the emotional repercussions of a cancer diagnosis.
Psilocybin therapy appears to work by chemically altering brain function in a way that temporarily affects a person’s ego, or sense of self. In essence, it plays on the out-of-body experiences made famous in portrayals of America’s psychedelic ’60s.
By getting out of their heads — and separating from all the fear and emotion surrounding death — people experience “being” as something distinct from their physical forms. That leads to a fundamental shift in perspective, said Dr. Ira Byock, a palliative care specialist and medical officer for the Institute for Human Caring at Providence St. Joseph Health.
“What psychedelics do is foster a frame shift from feeling helpless and hopeless and that life is not worth living to seeing that we are connected to other people and we are connected to a universe that has inherent connection,” he said.
“Along with that shift in perspective, there is very commonly a notable dissolution of the fear of dying, of nonexistence and of loss, and that’s just remarkable.”
The key is to offer the drugs under controlled conditions, in a quiet room supervised by a trained guide, Byock said. “It turned out they are exceedingly safe when used in a carefully screened, carefully guided situation with trained therapists,” he said. “Almost the opposite is true when used in an unprepared, unscreened population.”

Baldeschwiler is one of many cancer patients eager to undergo psilocybin therapy to help quell the psychic pain that can accompany a terminal illness. Advocates say the therapy appears to work by temporarily altering brain function in a way that affects a person’s sense of self, helping them separate from the fear and emotion surrounding death.
Baldeschwiler is one of several AIMS cancer patients eager to undergo psilocybin therapy. Another is Michal Bloom, 64, of Seattle, who was diagnosed in 2017 with stage 3 ovarian cancer. The anxiety of living with the terminal disease is overwhelming, she said.
“It’s as if someone came up to you, put a gun to the back of your head, whispered, ‘I have a gun to your head and I’ll have a gun to your head for the rest of your life. I may pull the trigger, I may not,'” she said. “How do you live like that?”
Research shows that a single six-hour session of psilocybin therapy may be enough to quell that fear, Aggarwal said. “I’m really interested in a right-to-try approach because it’s really what we need for patients right now,” he said.
Under the state and federal laws, to be eligible for “right-to-try” status, a treatment must have completed a phase 1 clinical trial approved by the federal Food and Drug Administration, be part of active clinical trials and in ongoing development or production.
So far, psilocybin ticks all those boxes, Tucker said.
The FDA has granted “breakthrough therapy” status to psilocybin for use in U.S. clinical trials conducted by Compass Pathways, a psychedelic research group in Britain, and by the Usona Institute, a nonprofit medical research group in Wisconsin. More than three dozen trials are recruiting participants or completed, federal records show.
But access to the drug remains a hurdle. Though psychedelic mushrooms grow wild in the Pacific Northwest and underground sources of the drug are available, finding a legal supply is nearly impossible.
Tucker and Aggarwal asked Usona last summer for a supply of the synthetic psilocybin its researchers produce for clinical trials, but so far have received nothing. Penny Patterson, a Usona spokesperson, said there’s been no “definitive resolution” and that conversations are continuing.
The firm’s reluctance may reflect a larger unease with employing right-to-try laws to speed use of psilocybin, said Dr. Anthony Back, a palliative care physician at the University of Washington.
Back supports the use of psilocybin for cancer patients and has even tried the drug to better understand the experience. But he said using psilocybin outside of formal clinical trials might endanger Usona’s ability to get traditional FDA approval. Adverse events may occur that will have to be reported to the FDA, an agency already watching the research closely.
“I can see why they’re hesitant, to be honest,” Back said. “I think right-to-try is an uphill battle.”
Still, Tucker and other advocates say it’s a battle worth fighting. End of Life Washington, a group focused on helping terminally ill patients use the state’s Death With Dignity Act, recently published a policy that supports psilocybin therapy as a form of palliative care. Other treatments for anxiety and depression, such as medication and counseling, may simply not be practical or effective at that point, said Judith Gordon, a psychologist and member of the group’s board of directors.
“When people are dying, they don’t have the time or the energy to do a lot of psychotherapy,” she said.
Baldeschwiler agrees. With perhaps less than two years to live, she wants access to any tool that can ease her pain. Immunotherapy has helped with the physical symptoms, dramatically shrinking the size of the tumor on her chest. Harder to treat has been the gnawing anxiety that she won’t see her 16-year-old daughter, Shea McGinnis, and 13-year-old son, Gibson McGinnis, become adults.
“They are beautiful children, good spirits,” she said. “To know I might not be around for them sucks. It’s really hard.”
Kaiser Health News © 2020
Cite this: New Legal Push Aims to Speed Magic Mushrooms to Dying Patients – Medscape – Nov 25, 2020.TOP PICKS FOR YOU
Dans quelles situations échocardiographiques du quotidien faut-il savoir proposer une IRM cardiaque ?

Théo PEZEL*, Erwan DONAL**, *CHU Lariboisière AP-HP, Inserm, UMRS 942, Paris, **CHU de Rennes, Inserm, LTSI–UMR 1099, Rennes
Notre pratique clinique actuelle s’inscrit plus que jamais dans une approche transdisciplinaire avec pour seul objectif de garder le patient au cœur de notre attention. Pour ce faire, en cardiologie non invasive, imageurs radiologues et cardiologues doivent échanger et travailler efficacement ensemble au profit d’une approche multimodale associant échocardiographie, IRM et scanner cardiaques. L’objectif de cet article est de rediscuter ensemble des situations cliniques du quotidien, rencontrées lors de nos vacations d’échocardiographie et qui pourraient nécessiter un complément d’investigation par IRM cardiaque.
Intérêt de l’IRM cardiaque devant la découverte d’une CMH en échocardiographie
Le diagnostic positif de cardiomyopathie hypertrophique (CMH), basé sur une épaisseur du VG > 15 mm ou > 13 mm en diastole dans un contexte d’antécédent familial au premier degré, repose très souvent sur l’ETT(1). Cependant, en cas de mauvaise échogénicité ou de doute sur une hypertrophie septale, il est important de proposer une IRM cardiaque. En effet, il n’est pas rare en routine clinique qu’un patient adressé pour une hypertrophie ventriculaire septale vue en ETT présente en réalité un septum interventriculaire normal, mais une bande modératrice importante qui mime aisément en écho une hypertrophie septale (figure 1). De plus, l’IRM devrait aussi être envisagée chez les patients avec une suspicion d’hypertrophie ou d’anévrisme apical souvent difficile à évaluer en écho(1).

Figure 1. Exemple d’un risque de surestimation d’hypertrophie septale liée à la bande modératrice du VD, facilement écartée en IRM cardiaque. (A) ETT en coupe 4 cavités : suspicion d’une hypertrophie septale en rapport avec la présence de la bande modératrice du VD (flèche blanche). (B) IRM cardiaque en coupe 4 cavités : mesure facile du septum interventriculaire à 12 mm (flèche rouge) permettant d’exclure le diagnostic de CMH.
Concernant le diagnostic étiologique de CMH, devant toute découverte d’une hypertrophie VG non expliquée par une hypertension artérielle ou un rétrécissement aortique, il est important de proposer une IRM cardiaque avec un protocole dédié(1). De plus, certains « signes d’alerte » en écho peuvent orienter vers une CMH d’étiologie spécifique selon les dernières recommandations(1) :
– en faveur d’une amylose cardiaque : HVG concentrique, aspect granité du myocarde septal, épanchement péricardique, hypertrophie du VD, épaississement de la paroi des oreillettes, disparition de l’onde A chez un patient en rythme sinusal, aspect de « apical sparing » en strain avec une atteinte à prédominance basale ;
– en faveur d’une maladie de Fabry : HVG concentrique, hypertrophie du VD, fibrose inféro-latéro-basale parfois rapportée ;
– en faveur d’une maladie mitochondriale : hypokinésie VG avec ou sans dilatation VG. Ainsi, au moindre doute il est important de proposer dans le cadre d’un bilan étiologique complet (interrogatoire, examen clinique, bilan biologique, et parfois, bilan génétique), une IRM cardiaque. En effet, l’IRM cardiaque présente une sensibilité et une spécificité supérieures à celles de l’écho pour les diagnostics étiologiques de CMH. C’est notamment le cas pour le diagnostic d’amylose cardiaque qui devra être évoqué même en cas d’HVG minime, avec jusqu’à 3 % d’amylose cardiaque sans HVG dans les grandes études(2) (figure 2).

Figure 2. Exemple d’un patient avec un diagnostic d’amylose cardiaque TTR sans hypertrophie ventriculaire gauche à l’écho ou en IRM. Patient de 69 ans hospitalisé pour dyspnée d’apparition récente depuis 2 mois. À l’ETT, absence d’HVG et une FEVG normale, mais une augmentation des pressions de remplissage du VG et un épanchement péricardique. À l’IRM cardiaque, la présence d’un rehaussement tardif (image de droite) avec « un aspect en rail » (flèches rouges) de la paroi libre du VD, du septum interventriculaire et de la paroi latérale du VG est hautement évocatrice d’amylose cardiaque. Le reste du bilan confirmera le diagnostic d’amylose TTR.
Au-delà de la modalité d’imagerie, il faut aussi insister sur l’expertise locale des opérateurs qui vont effectuer et interpréter l’examen. La distinction entre une cardiomyopathie hypertrophique et certaines formes de non-compaction du VG peut parfois faire débat et justifie le recours à une expertise pluridisciplinaire et avant tout clinique. L’IRM cardiaque doit être réalisée par des équipes habituées à ce genre de cardiopathie, et est recommandée dans tous les cas lorsque l’échographie n’est pas optimale. Elle pourra aussi être envisagée au moment du diagnostic, même chez des patients ayant une échographie de bonne qualité, afin de mieux évaluer l’anatomie, la fonction ventriculaire, l’étendue de la fibrose myocardique dense (rehaussement tardif). Enfin, une IRM cardiaque devra systématiquement être réalisée avant une procédure d’alcoolisation septale ou de myomectomie chirurgicale(1).
Place de l’IRM cardiaque en complément de l’écho chez le sportif
Même si l’évaluation du sportif dans le but d’éliminer une cardiopathie est assez fréquente dans notre pratique clinique, elle n’en demeure pas moins un exercice parfois difficile. En effet, il est important de proposer un bilan complet incluant une IRM cardiaque devant tout aspect suspect à l’échocardiographie comme une hypertrophie VG, une dilatation importante du VG comparativement aux autres cavités cardiaques, ainsi qu’une diminution de la FEVG ou une réduction du strain longitudinal global(3).
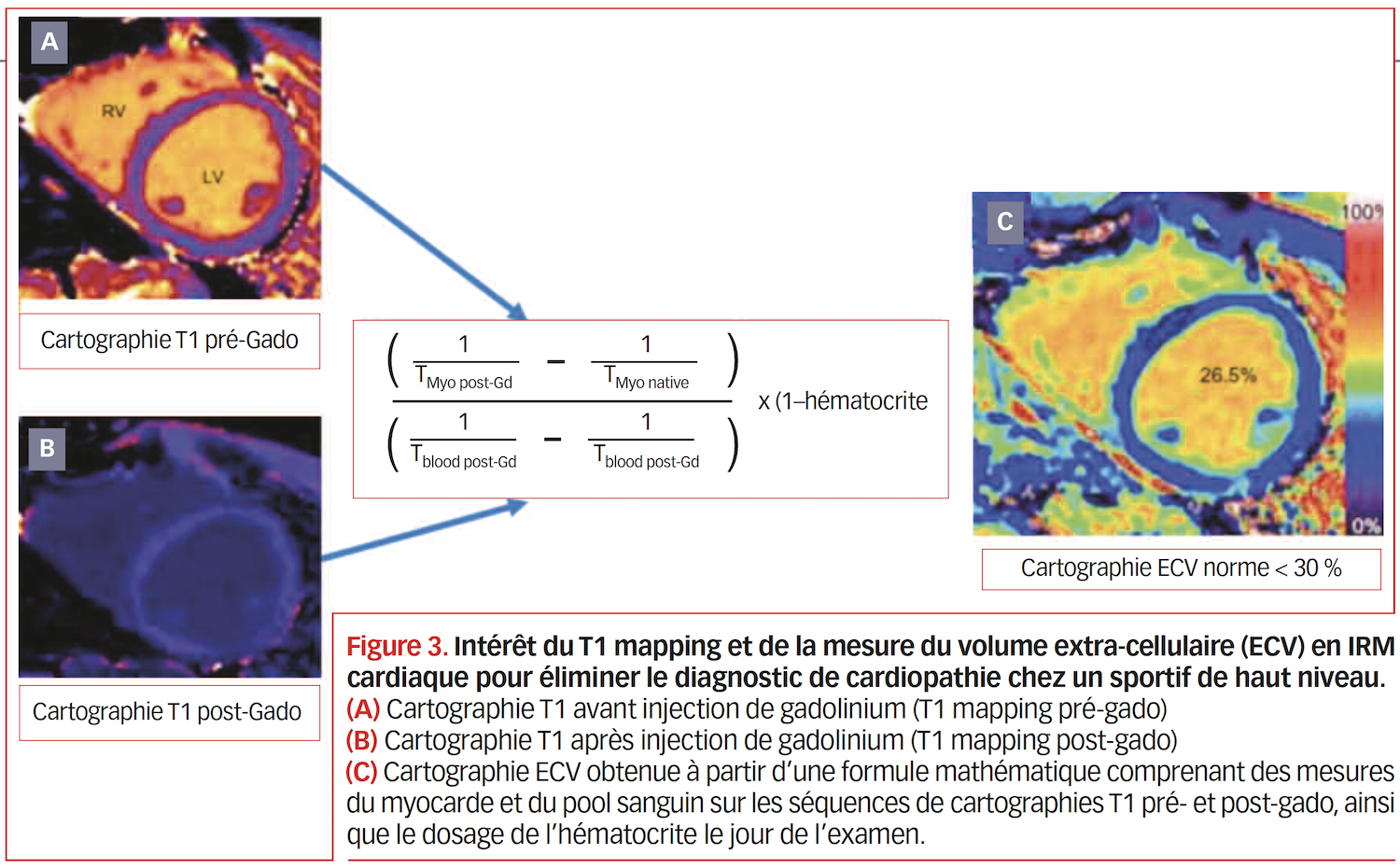
L’IRM cardiaque permettra d’éliminer le diagnostic de cardiomyopathie par une évaluation de référence des volumes VG et VD, une mesure de l’épaisseur du VG, mais surtout par sa capacité de caractérisation tissulaire. En effet, la séquence de rehaussement tardif permettra d’éliminer des zones de fibrose dense et la séquence de T1 mapping et d’ECV (volume extra-cellulaire) de quantifier la fibrose interstitielle diffuse(4). Il est utile de retenir qu’une valeur d’ECV < 30 % rend le diagnostic de cardiopathie peu probable, en l’absence d’autres anomalies associées(5) (figure 3).
L’IRM cardiaque : examen de référence pour la mesure de la FEVG La quantification de la FEVG est dans la très large majorité des cas réalisée uniquement en ETT. Cette échocardiographie doit idéalement utiliser la modalité 3D et au besoin le contraste intracavitaire pour en améliorer la reproductibilité. Quoi qu’il en soit, si cette FEVG est fondamentale à l’indication d’un traitement, comme la pose d’un défibrillateur, il ne sera pas abusif, voire il peut être recommandé de compléter l’échocardiographie par une IRM cardiaque. En effet, l’IRM précisera la valeur de FEVG mesurée en échocardiographie et fournira un complément d’analyse important en termes d’informations pronostiques et de quantification de la fonction ventriculaire droite.
Quelle place de l’IRM cardiaque dans l’évaluation d’une valvulopathie ?
L’examen de référence pour l’évaluation d’une valvulopathie reste aujourd’hui l’ETT, fréquemment complétée d’une ETO en cas de bilan préopératoire. En cas de doute sur le mécanisme de la valvulopathie, il est parfois utile de s’aider de l’écho-3D qui nous a permis d’aller encore plus loin dans notre degré de compréhension des valvulopathies. En effet, l’échocardiographie est absolument indispensable au diagnostic étiologique de la valvulopathie et permet dans une très large majorité des cas de conclure sur la sévérité de la valvulopathie, critère indispensable pour poser l’indication chirurgicale(6).
Cependant, dans environ 5 à 15 % des cas d’insuffisance aortique (IAo) ou d’insuffisance mitrale (IM), le diagnostic de sévérité qui repose sur une approche multiparamétrique en échocardiographie peut être difficile(7-9). En effet, il s’agit de ces situations en « zone grise » de la vraie vie où certains paramètres répondent « insuffisance sévère » et d’autres « insuffisance non sévère ». Dans ces situations de doute sur la sévérité de l’insuffisance aortique ou mitrale, il est capital de savoir proposer une IRM cardiaque pour compléter l’investigation et permettre à la « Heart Team » de prendre une décision collégiale avec le maximum d’informations disponibles(6,10).
Ainsi, l’IRM cardiaque permet de mesurer de façon fiable et robuste, la fraction de régurgitation (FR, considérée comme en faveur d’une IAo sévère si FR > 33 %, d’une IM sévère si FR > 40 % ou d’une insuffisance pulmonaire sévère si FR > 40 %), ainsi que le volume de régurgitation (VR, considéré comme en faveur d’une IM sévère si VR > 55 ml)(7,8,11) (figure 4).


Figure 4. Exemple de quantification d’une insuffisance aortique en IRM cardiaque dans une situation de doute en échocardiographie. (A) Positionnement des plans de coupe (en rose) pour l’acquisition du flux aortique (coupe 3 cavités dans le plan sagittal à gauche, et coupe perpendiculaire à la coupe 3 cavités dans le plan coronal à droite). (B) Segmentation de l’aorte ascendante sur les séquences de flux (rond bleu) afin de pouvoir réaliser la mesure. (C) Résultat final avec courbe du flux d’éjection aortique (flèche rouge) et du flux de régurgitation aortique lorsqu’il existe (flèche jaune) permettant d’obtenir directement fraction de régurgitation (FR) et volume régurgitant (VR). (D) IRM flux 4D avec visualisation des zones pour lesquelles le flux est turbulent (turbulences visualisées au niveau de l’aorte tubulaire dilatée sur l’image de droite) n’autorisant plus à appliquer les méthodes de mesures habituelles.
Penser à proposer l’IRM en cas d’évaluation difficile du VD
L’évaluation du ventricule droit (VD) en échocardiographie reste parfois très difficile en routine clinique, limitée notamment en cas de mauvaise échogénicité(12). Ainsi, l’analyse difficile de la paroi libre du VD à la recherche de troubles de la cinétique segmentaire ou d’anévrismes dans un contexte de suspicion de dysplasie arythmogène du ventricule droit (DAVD), poussera très souvent à demander une IRM cardiaque (figure 5). En effet, l’IRM est la méthode d’imagerie la plus performante pour le diagnostic en permettant d’évaluer la structure, l’épaisseur, et la taille du VD ainsi que sa cinétique segmentaire et globale afin de rechercher les critères majeurs et mineurs de DAVD(13). Un hypersignal détecté dans la paroi myocardique est très évocateur de l’infiltrat adipeux et peut conforter le diagnostic. Une atteinte associée du VG peut également être recherchée.



Figure 5. Exemple d’évaluation difficile du VD en échocardiographie avec l’apport des coupes VD spécifiques en IRM cardiaque. Patient de 38 ans qui consulte pour palpitations révélant des ESV suspectes. L’ETT initiale ne met pas en évidence de trouble de la cinétique segmentaire, mais un VD très légèrement dilaté (A). L’IRM cardiaque réalisée ne retrouve pas d’anomalie évidente sur la coupe 4 cavités équivalentes à celle de l’ETT (B). Cependant, la coupe 3 cavités du VD (C en diastole, D en systole), accessible uniquement en IRM et pas en écho, permet la mise en évidence de zones akinétiques (flèches rouges) et d’anévrismes très évocateurs au niveau de la paroi antérieure du VD (flèches jaunes). Le volume télédiastolique du VD mesuré à 111 ml/m2, associé aux troubles de la cinétique segmentaire, permet de confirmer le diagnostic de DAVD chez ce patient(13).
Bilan d’imagerie devant la découverte d’une masse cardiaque
Dans le cadre de la découverte d’une masse cardiaque en échocardiographie, il est recommandé de réaliser une IRM cardiaque permettant le bilan diagnostique, topographique et éventuellement préopératoire(12). En effet, le grand intérêt de l’IRM cardiaque est sa capacité de caractérisation tissulaire lui permettant d’évaluer la vascularisation de la masse ainsi que sa composition (séquences pondérées T1 et T2)(14). Nous rechercherons en IRM différents arguments en faveur de la malignité de la masse comme : volumineuse tumeur ayant une base d’implantation large, intéressant plusieurs cavités cardiaques ou les troncs supra-aortiques, caractérisée par une atteinte péricardique ou extra-cardiaque associée(14). De plus, l’IRM cardiaque est apte à préciser la taille, l’extension, les rapports anatomiques de la masse aux structures voisines, dans les trois dimensions de l’espace, en se servant d’images en haute résolution.
En pratique
- L’imagerie cardiaque est plus que jamais multimodale. Ainsi, l’échocardiographie et l’IRM cardiaque sont absolument complémentaires dans notre pratique clinique quotidienne, suggérant un lien étroit entre les praticiens cardiologues et radiologues.
- En effet, nous sommes de plus en plus confrontés à des cardiopathies complexes impliquant des décisions thérapeutiques difficiles.
- Dans ces situations, une évaluation complète avant d’entreprendre une stratégie thérapeutique requiert la maîtrise de l’échocardiographie et de l’IRM cardiaque.
- Le rôle du cardiologue est de connaître les limites de son examen d’échocardiographie et de ne surtout pas hésiter à prescrire une IRM cardiaque au moindre doute, afin de garder le patient au coeur de notre réflexion en lui offrant la prise en charge diagnostique optimale.
Références
Cliquez sur les références et accédez aux Abstracts sur 
1. Authors/Task Force members, Elliott PM et al. 2014 ESC Guidelines on diagnosis and management of hypertrophic cardiomyopathy: the Task Force for the diagnosis and management of hypertrophic cardiomyopathy of the European Society of Cardiology (ESC). Eu Rechercher l’abstract
2. Martinez-Naharro A et al.Magnetic resonance in transthyretin cardiac amyloidosis. J Am Coll Cardiol 2017 25 ; 70(4) : 466-77. Rechercher l’abstract
3. Donal E et al. Importance of ventricular longitudinal function in chronic heart failure. Eur J Echocardiogr J Work Group Echocardiogr Eur Soc Cardiol 2011 ; 12(8) : 619-27. Rechercher l’abstract
4. Pezel T et al. Imaging interstitial fibrosis, left ventricular remodeling, and function in stage a and b heart failure. JACC Cardiovasc Imaging 2020. Rechercher l’abstract
5. Małek ŁA et al. Cardiovascular magnetic resonance with parametric mapping in long-term ultra-marathon runners. Eur J Radiol 2019 ; 117 : 89-94. Rechercher l’abstract
6. Baumgartner H et al. 2017 ESC/ EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2017 ; 38(36) : 2739-91. Rechercher l’abstract
7. Uretsky S et al. Use of cardiac magnetic resonance imaging in assessing mitral regurgitation: current evidence. J Am Coll Cardiol 2018 ; 71(5) : 547-63. Rechercher l’abstract
8. Lee JC et al. Evaluation of aortic regurgitation with cardiac magnetic resonance imaging: a systematic review. Heart Br Card Soc 2018 ; 104(2) : 103-10. Rechercher l’abstract
9. Uretsky S et al. Discordance between echocardiography and MRI in the assessment of mitral regurgitation severity: a prospective multicenter trial. J Am Coll Cardiol 2015 24 ; 65(11) : 1078-88. Rechercher l’abstract
10. Blanken CPS et al. Advanced cardiac MRI techniques for evaluation of left-sided valvular heart disease. J Magn Reson Imaging JMRI 2018 ; 48(2) : 318- 29. Rechercher l’abstract
11. Myerson SG et al. Determination of clinical outcome in mitral regurgitation with cardiovascular magnetic resonance quantification. Circulation 2016 7 ; 133(23) : 2287-96. Rechercher l’abstract
12. Malik SB et al. Transthoracic echocardiography: pitfalls and limitations as delineated at cardiac CT and MR imaging. Radiogr Rev Publ Radiol Soc N Am Inc 2017 ; 37(2) : 383-406. Rechercher l’abstract
13. Marcus FI et al. Diagnosis of arrhythmogenic right ventricular cardiomyopathy/ dysplasia: proposed modification of the Task Force Criteria. Eur Heart J 2010 ; 31(7) : 806-14. Rechercher l’abstract
14. Hoey ETD et al. MRI and CT appearances of cardiac tumours in adults. Clin Radiol 2009 ; 64(12) : 1214- 30. Rechercher l’abstract
Covid-19 e doença de Chagas: Alerta vermelho

No dia 22 de maio, um homem de 69 anos foi hospitalizado na área covid-19 do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP). O paciente, que fazia acompanhamento para doença de Chagas sem patologia comprovada, apresentava problemas respiratórios. Uma semana depois, uma mulher de 74 anos com cardiomiopatia crônica por doença de Chagas foi internada com sintomas associados a covid-19. Após uma rápida progressão da doença, os dois morreram.
“Acreditamos que a doença de Chagas possa ser um importante e subestimado fator de risco de covid-19 grave, especialmente para aqueles com doença de Chagas crônica e cardiomiopatia, que podem apresentar maior probabilidade de desfechos ruins”, alertaram os autores do que é, talvez, um dos primeiros relatos de caso de pacientes com doença de Chagas e covid-19 concomitantes. [1]
O alerta é para as áreas endêmicas com infecção por doença de Chagas subnotificada e/ou subnotificação da infecção por SARS-CoV-2 – situação que abarca toda a América Latina.
Segundo o epidemiologista Dr. Sergio Sosa-Estani, Ph.D., diretor do Programa Clínico de Chagas da iniciativa Medicamentos para Doenças Negligenciadas (DNDi, sigla do inglês, Drugs for Neglected Diseases initiative), os portadores de Trypanosoma cruzi já não residem apenas nas regiões rurais, eles também “estão nas cidades grandes, às vezes porque migraram, outras porque são filhos ou netos de mãe infectada, ou porque foram contaminados com o parasita por transfusão sanguínea antes dos protocolos de controle do sangue, que começaram no final dos anos 70”.
As comorbidades tornam os dois grupos de pacientes vulneráveis. Assim como em pacientes com covid-19 grave, vários estudos descrevem altos níveis de comorbidades em pacientes com doença de Chagas. Um estudo brasileiro identificou uma média de 2,7 comorbidades crônicas em pacientes com doença de Chagas. [2] Dentre 168 pacientes com doença de Chagas em São Paulo, 51,2% tinham hipertensão e 23,8% tinham diabetes. [3] Essas comorbidades também refletem a idade mais avançada das populações que são especialmente impactadas pela doença de Chagas e pela covid-19.
Alerta amarelo ou vermelho
Se no momento da admissão hospitalar o paciente com covid-19 tiver infecção por T cruzi. sem patologia comprovada, deve-se acender uma luz amarela, mas caso ele tenha doença de Chagas com patologia confirmada, essa luz deve ser vermelha, resumiu o Dr. Sergio a pedido do Medscape.
O Dr. Álvaro Avezum, cardiologista e diretor do Centro Internacional de Pesquisa do Hospital Alemão Oswaldo Cruz, em São Paulo, que conduz ensaios clínicos sobre covid-19 e doença de Chagas, concorda: “Muita atenção nessa hora. Qualquer paciente com doença cardiovascular é de risco maior quando contrai covid-19. Se o comprometimento cardíaco ocorrer por conta da doença de Chagas, teremos duas situações; a questão cardiovascular e a doença imune da doença de Chagas.”
A covid-19 tem sido associada a múltiplas manifestações cardíacas, que incluem arritmias, infarto do miocárdio, exacerbações de insuficiência cardíaca e miocardite fulminante. Possíveis complicações entre covid-19 e cardiopatia chagásica podem ser esperadas, principalmente devido às vias imunológicas comuns compartilhadas por ambas as doenças, como a enzima conversora de angiotensina 2 (ECA2), que está envolvida na função cardíaca e no desenvolvimento de hipertensão arterial e diabetes, fatores de risco frequentemente observados em pacientes com cardiopatia chagásica. Entre as questões a serem estudadas está a ligação entre a inflamação causada pela covid-19 e a causada pela doença de Chagas.
Indivíduos com doença de Chagas podem ter progredido para uma forma cardíaca da doença sem saber. “O acometimento cardíaco da doença de Chagas ocorre em pessoas jovens, que podem ser absolutamente saudáveis e não ter risco de cardiopatia por T. cruzi. Há casos de morte súbita de pessoas jovens com T. cruzi sem sintomatologia prévia. A nossa preocupação agora é como pode seguir a coinfecção? Poderia acelerar o processo de manifestação cardíaca? Seria desencadeante de um desenlace fatal?” indagou o Dr. Sergio.
“Se um paciente tem alterações de coagulação causadas pela covid-19 e tem cardiopatia chagásica inicial, o risco de tromboembolia pode estar aumentado. Teme-se também que a tormenta imunológica possa ativar um parasita que até então estava em equilibro com seu hospedeiro e alterar o curso da doença.”
Outro aspecto preocupante são as possíveis sequelas da covid-19; “não apenas as cardíacas, mas a fibrose pulmonar é capaz de produzir um grau de resistência à circulação pulmonar que pode causar sobrecarga no coração e complicar a evolução de uma cardiopatia chagásica”, acrescentou o Dr. Sergio.
O Dr. Sergio liderou um grupo de especialistas em doença de Chagas e doenças cardíacas que avaliou as informações disponíveis e chegou a um consenso, que acaba de ser publicado no periódico Global Heart.[3] Foram estudados, entre outras questões, os dados sobre o uso de cloroquina, hidroxicloroquina, inibidores de protease (ritonavir, liponavir), azitromicina, atazanavir, ivermectina, entre outros. Diante do comprometimento cardíaco causado pela covid-19, somado ao causado pela doença de Chagas, “o que se faz é tratar as duas condições, sabendo que podem haver interações medicamentosas. Mas ainda temos poucas evidências científicas. Por isso o artigo é útil, porque traz um guia, uma recomendação com o estado atual do nosso conhecimento”, avaliou o Dr. Álvaro, que não participou da redação do artigo.
Pacientes com as duas doenças podem receber terapia imunossupressora, mas recomenda-se um acompanhamento rigoroso para diagnosticar a reativação da doença de Chagas no início do curso. No caso de evidência clínica e/ou parasitológica de reativação, deve-se iniciar o tratamento com benzonidazol ou nifurtimox. Em caso de uso de benzonidazol e nifurtimox em combinação com medicamentos para tratar a covid-19, a hepatotoxicidade e a função hematológica devem ser monitoradas.
Podem ocorrer interações medicamentosas em pacientes com cardiopatia chagásica sendo tratados para arritmias cardíacas, como fibrilação atrial ou arritmias ventriculares, com risco de vida que recebem amiodarona, em função do potencial aumento do intervalo de QT associado aos tratamentos propostos para a covid-19.
O Dr. Sergio acredita que realizar a sorologia para T. cruzi no momento da admissão hospitalar de pacientes com covid-19 pode ajudar a orientar o atendimento.
“Se o paciente tem cardiopatia, é importante saber a causa. Se não tiver cardiopatia, é bom ter o conhecimento, porque não sabemos se o parasita pode se reativar de forma grave.”
Pacientes com doença de Chagas na pandemia
Dependendo da situação epidemiológica, os médicos precisam ponderar os riscos e os benefícios de encaminhar um paciente com doença de Chagas em fase crônica indeterminada (o que pode durar anos ou décadas) para um centro de saúde. O médico precisa saber quando iniciar ou postergar o início de um tratamento, ou prescrever um fármaco sobre o qual tem dúvida quanto a potenciais interações medicamentosas.
Na opinião do grupo de trabalho, formas agudas da doença de Chagas geralmente justificam tratamento antiparasitário o mais cedo possível, mesmo no contexto da pandemia. O tratamento antiparasitário continua sendo necessário se, além da doença de Chagas, o paciente tiver covid-19 – mas os médicos devem ficar atentos à gravidade dos sintomas da infecção causada pelo SARS-CoV-2.
No caso da transmissão congênita, a criança infectada, mas sem sintomas de covid-19, deve receber tratamento antiparasitário assim que o diagnóstico da infecção por T. cruzi for estabelecido.
Em outros casos, o tratamento antiparasitário pode ser adiado até que o paciente possa frequentar o hospital com segurança, no entanto, a reativação da doença de Chagas com sinais em órgãos-alvo deve ser acompanhada de perto. Os pacientes em reativação devem ser internados e receber tratamento antiparasitário por 60 dias, anti-histamínicos e/ou anti-inflamatórios. A reativação envolvendo miocardite/meningoencefalite é de particular preocupação, devendo ser cuidadosamente monitorada na unidade de terapia intensiva.
Se um paciente já estiver recebendo benzonidazol ou nifurtimox, o tratamento deve ser continuado com as devidas medidas de isolamento. Os pacientes com cardiopatia chagásica devem continuar seus tratamentos habituais durante a pandemia. Não há nenhuma evidência até o momento para apoiar a descontinuação de inibidores da ECA e/ou bloqueadores de receptores da angiotensina (BRA) com base na hipótese de aumento da suscetibilidade à infecção pelo SARS-CoV-2.
As indicações para triagem e diagnóstico de doença de Chagas não foram alteradas, mas a urgência depende do grau em que o diagnóstico da doença de Chagas afetará a gestão de curto prazo do indivíduo. Gestantes, bebês nascidos de mães soropositivas, pacientes com síndromes clínicas sugestivas de doença de Chagas e qualquer indivíduo que receberá iminentemente imunossupressão deve ser testados para orientar avaliação e terapia.
O uso de ferramentas para consulta virtual é altamente recomendado. Para os pacientes com doença de Chagas, a ida às unidades de saúde seria indicada principalmente para a realização de exames, priorizando a realização das consultas por meio de telemedicina. A equipe de saúde do Instituto Nacional de Infectologia Evandro Chagas, centro nacional de referência para diagnóstico e tratamento de doenças infecciosas, que atende regularmente mais de 1.000 pacientes com doença de Chagas crônica sob tratamento integral, iniciou atendimento telefônico para todos os pacientes com cardiomiopatia chagásica crônica inscritos no programa de reabilitação cardiovascular antes da pandemia covid-19.
A equipe estabeleceu um questionário e organizou uma escala de serviço para contatar os pacientes. Além de fornecer orientações gerais sobre cuidados de saúde durante a pandemia, a equipe preenche um questionário que permite coletar informações gerais e detectar mudanças significativas e presença de sintomas.
“Acreditamos que essa estratégia de suporte telefônico pode ajudar, pelo menos em parte, na manutenção da assistência integral aos nossos pacientes, e pode nos alertar para sinais precoces e sintomas de descompensação, proporcionando a oportunidade de intervenção antes que os pacientes precisem de internação.” [5]
Incertezas
A compreensão das possíveis relações entre a doença de Chagas e a covid-19 ainda é limitada. Há muitas lacunas no conhecimento sobre os cuidados em relação ao tratamento da covid-19 em pacientes com doença de Chagas, riscos hemodinâmicos e eletrofisiológicos da covid-19 em pacientes com cardiopatia chagásica, efeitos antivirais de antiparasitários, influência dos anti-inflamatórios e impacto da terapia anticoagulante nas duas doenças. Tratamentos cardiovasculares de doença de Chagas, como amiodarona, podem tratar a covid-19? A tempestade de citocina pode desencadear reativação parasitaria ou progressão da doença? Há reação cruzada entre as vias de resposta imune, viral e parasitária? O estado pró-trombótico de ambas as doenças se comporta sinergicamente? O estado inflamatório crônico da doença de Chagas agrava o quadro de covid-19?
Em resumo, ainda não se sabe como a história natural das duas doenças é afetada pela coinfecção, “a priorização da atenção à pandemia de covid-19 não deve tirar a atenção de outros problemas que afetam a nossa população, especialmente as doenças negligenciadas, das quais a de Chagas é a mais relevante na região”, concluiu o Dr. Sergio.
Os Drs. Sergio Sosa-Estani e Álvaro Avezum informaram não ter conflitos de interesses.
Medscape Notícias Médicas © 2020 WebMD, LLC
Citar este artigo: Covid-19 e doença de Chagas: Alerta vermelho – Medscape – 25 de novembro de 2020.
O que sabemos até o momento sobre a Covid-19 na infância?
A partir dos primeiros casos em Wuhan, China, a infecção pelo novo coronavírus de 2019 (SARS-CoV-2) rapidamente se disseminou pelo mundo, afetando indivíduos de todas as faixas etárias. À semelhança dos SARS-CoV e MERS-CoV, outros coronavírus de importância humana que foram responsáveis por surtos em 2002 e 2012, o SARS-CoV-2 (causador da Covid-19) é menos prevalente e cursa com quadros mais brandos na infância, quando comparados aos adultos. Na revisão bibliográfica de De Luca e colaboradores (2020), publicada em setembro na Paediatric Respiratory Reviews são sumarizados alguns conceitos, disponíveis até então, sobre a doença do coronavírus de 2019 (Covid-19) na faixa etária pediátrica.

Crianças cursam com menor gravidade, pois possuem elevada quantidade de receptores ACE2 e ativação da resposta inata ao SARS-CoV-2 mais efetiva que adultos
O SARS-CoV-2 penetra nas células humanas através dos receptores ACE2 (receptor da enzina conversora de angiotensina II), encontrados no pulmão, intestino, coração e rins. Estudos em modelos animal e humano demonstram uma diminuição dos receptores ACE2 com o avançar da idade, sugerindo que a alta expressão desses receptores em crianças possui efeito protetor, o que explicaria a menor gravidade da infecção na infância.
Outra possível explicação possível seria o fato de crianças apresentarem uma ativação da imunidade inata mais efetiva, quando comparadas a adultos. Possivelmente isso ocorreria devido à alta incidência de infecções virais nesta faixa etária e aos esquemas vacinais, potencialmente capazes de gerar imunidade cruzada. Além disso, crianças exibem uma quantidade maior de linfócitos e células Natural Killer. Os estudos anteriores com o SARS-CoV e MERS-CoV e achados iniciais com SARS-CoV-2 demonstram que a gravidade da infecção se relaciona muito mais com uma resposta imune aberrante ao vírus, culminando com a chamada “tempestade de citocinas”, do que por efeito citopático direto. Com isso, ao exibirem uma ativação da resposta inata mais bem orquestrada ao entrarem em contato com o SARS-CoV-2, crianças cursariam menos comumente com estados pró-inflamatórios que estão implicados com maior gravidade.
Crianças são menos acometidas que adultos pelo SARS-CoV-2
Estudos provenientes dos Centro de Controle de Doenças Europeu (do inglês, European Centre for Disease Prevention and Control – ECDC) e do Centro de Controle e Prevenção de Doenças dos Estados Unidos (do inglês, US Centers for Disease Control and Prevention US CDC) demonstraram que menores de 18 anos representam até 3,6% do total de casos de infectados. Além disso, na infância, o risco de morte é muito menor, com taxas de letalidade reportadas pelo Centro Chinês de Controle e Prevenção de Doenças variando entre 0 e 0,2%. Em contrapartida, em adultos, dados do Instituto Nacional Italiano de Saúde revelam uma taxa de letalidade de 13,7%.
Crianças infectadas cursam com manifestações clínicas brandas
Crianças infectadas cursam com sintomas de vias aéreas superiores mais comumente que adultos. De acordo com uma casuística de 171 pacientes com diagnóstico confirmado na China, os sintomas mais prevalentes foram: tosse, hiperemia de orofaringe, taquipneia, rinorreia e congestão nasal. Evolução para hipoxemia, desconforto respiratório, letargia, recusa alimentar e rebaixamento de consciência foram possíveis, porém raros. Os assintomáticos representaram 15,8% do total de casos.
Se crianças assintomáticas são capazes de transmitir o SARS-CoV-2 é um tema que permanece sob forte discussão. Um estudo envolvendo tanto crianças sintomáticas quanto assintomáticas encontrou cargas virais semelhantes entre elas. A Organização Mundial de Saúde (OMS) defende que, embora menos comum, a transmissão por assintomáticos é possível, sobretudo nos dois primeiros dias precedendo os sintomas. No entanto, mais estudos são necessários para essa avaliação.
Recentemente, uma entidade clínica com características em comum com a Síndrome de Kawasaki e síndrome do choque tóxico tem sido descrita em crianças previamente infectadas. Embora incomum na população geral, pode cursar com gravidade. Mais de 200 casos estão sob investigação nos Estados Unidos e Europa.
Quais as comorbidades mais frequentemente associadas à infecção pelo SARS-CoV-2 na infância?
De acordo com dados de base populacional do US CDC, as comorbidades mais frequentemente associadas à infecção pelo SARS-CoV-2 na infância foram doença pulmonar crônica (11,6%), doença cardiovascular (7,2%) e imunossupressão (2,9%). Os dados da Covid-19 em pacientes com condições subjacentes são limitados e pouco se tem disponível até o momento sobre fatores de risco para piores desfechos.
Crianças exibem achados laboratoriais inespecíficos e podem exibir alterações na tomografia de tórax
O diagnóstico microbiológico do SARS-CoV-2 é semelhante entre crianças e adultos. Quanto às alterações laboratoriais, crianças podem cursar com linfocitopenia em casos graves, porém apresentam laboratório normal na maioria dos casos. Marcadores inflamatórios como proteína C-reativa e procalcitonina podem estar normais ou elevadas. Crianças, assim como adultos, podem exibir alterações na tomografia de tórax mesmo em estágios precoces da infecção, sendo as mais comum as opacidades em vidro fosco. Um achado típico nos pacientes pediátricos é a consolidação pulmonar circundada por um halo de opacidade em vidro fosco (sinal do halo). Zonas de fibrose residual podem estar presentes no período de convalescença.
Evidências disponíveis sobre possibilidade de transmissão vertical, amamentação e infecção congênita
A possibilidade de transmissão vertical do SARS-CoV-2 segue em investigação. Até o momento da publicação da presente revisão, existem poucos dados que evidenciem esta via de transmissão. No entanto, é importante ressaltar que Vivanti e colaboradores (2020) demonstraram a presença do vírus no sangue, swab nasofaríngeo e swab vaginal de gestante com infecção periparto e sintomática. O vírus também foi isolado no líquido amniótico antes da ruptura de membranas ovulares. Após o nascimento por via cesariana, foi confirmada a presença do SARS-CoV-2 na placenta em grande quantidade; no sangue e no lavado broncoalveolar do recém-nascido. Os swabs nasofaríngeo e retal do neonato foram coletados com 1 hora, 3 e 18 dias de vida e todos foram positivos para SARS-CoV-2. Tais achados sugerem possibilidade de transmissão vertical, ainda que incomum. Além disso, embora não exista evidência de transmissão do SARS-CoV-2 através da amamentação, o material genético do vírus já foi detectado no leite humano (GROSS et al., 2020). Mais estudos são necessários, porém até o momento, tanto o parto vaginal quanto a amamentação são recomendados.
Quanto à possibilidade de infecção congênita, um estudo investigou 33 neonatos nascidos de mães com infecção pelo SAR-CoV-2 no momento do parto. Destes, 3 apresentaram RT-PCR positivo em amostras de secreção faríngea e retal e alterações na radiografia de tórax sugestivas de pneumonia. Um deles evoluiu com quadro pulmonar grave, explicado por outras causas como prematuridade, asfixia perinatal e sepse, dificultando o nexo causal com a infecção pelo SARS-CoV-2. Outro trabalho envolvendo 10 recém-nascidos evidenciou que a infecção materna pode cursar com sofrimento fetal, trabalho de parto prematuro, desconforto respiratório, plaquetopenia e até morte. No entanto, não houve confirmação microbiológica da infecção neonatal.
Lacunas de conhecimento
Embora atualmente possamos afirmar que crianças são menos acometidas e, que uma vez infectadas pelo SARS-CoV-2 evoluem com menor gravidade quando comparadas a adultos, persistem muitas lacunas de conhecimento a respeito da infecção na faixa etária pediátrica.
- É urgente compreender melhor o real impacto das crianças assintomáticas na dinâmica de transmissão.
- Neonatos nascidos de mães com história de infecção por SARS-CoV-2 precisam ser cuidadosamente monitorados para investigar potenciais manifestações clínicas no período neonatal.
- Estudos clínicos e pré-clínicos focados na transmissão, patogênese e resposta imune são necessários.
Autor(a):
Pâmella Nowaski Lugon
Mestranda em Medicina Tropical pelo Instituto Oswaldo Cruz (Fiocruz) ⦁ Neonatologista pelo Instituto Fernandes Figueira (Fiocruz) ⦁ Pediatra pela Universidade do Estado do Rio de Janeiro (UERJ) ⦁ Médica pela Faculdade de Medicina da Universidade Federal do Rio de Janeiro (UFRJ) ⦁ Técnica de Laboratório em Biodiagnóstico em Saúde pela Escola Politécnica de Saúde Joaquim Venâncio (Fiocruz) ⦁ Ensino médio integrado ao técnico pela Escola Politécnica de Saúde Joaquim Venâncio
Referências bibliográficas:
- De Luca CD, Eesposito E, Cristiani L, et al. Covid-19 in children: A brief overview after three months experience. Paediatric Respiratory Reviews. 2020;35:9-14. doi: 10.1016/j.prrv.2020.05.006
- Vivanti AJ, Vauloup-Fellous C, Prevot S, et al. Transplacental transmission of SARS-CoV-2 infection. Nature Communications. 2020;11(1):3572, 2020.
- Gross R, Cconzelmann C, Müller JA, et al. Detection of SARS-CoV-2 in human breastmilk. Lancet (London, England), 2020.